Aktuelle CME
Eine Auswahl an CME zu allgemeinärztlichen Themen, die auch zur regelmäßigen Wissensauffrischung geeignet sind, finden Sie hier.





Kardiologe / Internist
Spezielle Rhythmologie
(Invasive Elektrophysiologie / Aktive Herzimplantate)
Zusatzqualifikation Herzinsuffizienz
Kardiocentrum Frankfurt
- Allgemeinmedizin / Kardiologie / Innere Medizin
Arterielle Hypertonie - Spagat zwischen Leitlinie und medizinischen Alltag
Arterielle Hypertonie - Spagat zwischen Leitlinie und medizinischen Alltag
Die arterielle Hypertonie ist eine der häufigsten chronischen Erkrankungen und ein wesentlicher Treiber kardiovaskulärer Ereignisse. In dieser Fortbildung vermittelt Herr Dr. Fischer einen kompakten, praxisnahen Überblick über aktuelle Leitlinienempfehlungen und deren Umsetzung im klinischen Alltag. Im Mittelpunkt stehen die korrekte Diagnostik, einschließlich Blutdruckmessung und Risikostratifizierung, sowie die Einordnung neuer Grenzwerte und Therapieindikationen. Darüber hinaus werden therapeutische Strategien – von Lebensstilmaßnahmen bis hin zur leitliniengerechten Kombinationstherapie – strukturiert dargestellt. Ein besonderer Fokus liegt auf der Herausforderung der Therapieadhärenz und deren Bedeutung für den Behandlungserfolg. Die Fortbildung zeigt, wie evidenzbasierte Empfehlungen patientenzentriert in der Praxis umgesetzt werden können. Teilnehmer gewinnen Sicherheit in Diagnostik und Therapieentscheidung und lernen, individuelle Behandlungsstrategien effektiv zu gestalten.
Nutzen Sie diese Fortbildung, um die Versorgung von Patienten mit Hypertonie nachhaltig zu verbessern.




Leitung Allergologie und Immunologie
Klinik für Dermatologie, Venerologie und Allergologie
Charité Berlin
- Innere Medizin / Hämatologie und Onkologie / Allgemeinmedizin / Hals-Nasen-Ohrenheilkunde / Pneumologie
Klassifikationssystem für systemische allergische Reaktionen - Fokus Immuntherapie
Klassifikationssystem für systemische allergische Reaktionen - Fokus Immuntherapie
Die Bewertung allergischer unerwünschter Ereignisse und die Einstufung des Schweregrads von Reaktionen sind in der klinischen Praxis wichtig. Bisher fehlt ein einheitliches Klassifikationssystem, das für Berichte über unerwünschte Reaktionen auf eine Allergen-Immuntherapie unabhängig vom Allergen und Verabreichungsweg sowohl in der klinischen Praxis als auch in der Forschung geeignet ist.
Das Komitee der World Allergy Organization (WAO) hat nun eine Modifikation des bestehenden WAO-Klassifikationssystems für systemische allergische Reaktionen (SAR) vorgestellt, um es an die neu vorgeschlagene Klassifikationsskala des Consortium for Food Allergy Research (CoFAR) für SAR bei Nahrungsmittelallergien (Version 3.0) anzugleichen.
In dieser Fortbildung erfahren Sie, welche Anpassungen notwendig sind, um einheitliche Standards zu schaffen, damit Nebenwirkungen einer Allergen-Immuntherapie unabhängig vom Allergen und Verabreichungsweg präzise dokumentiert und klassifiziert werden können.





Facharzt für Innere Medizin m. S. Kardiologie, ZWB Schlafmedizin, Somnologe,
Interdisziplinäres Schlafmedizinisches Zentrum,
Charité - Universitätsmedizin Berlin
- Neurologie / Allgemeinmedizin / Innere Medizin
Wenn der Schlaf den Tag bestimmt: Exzessive Tagesschläfrigkeit erkennen und verstehen
Wenn der Schlaf den Tag bestimmt: Exzessive Tagesschläfrigkeit erkennen und verstehen
Exzessive Tagesschläfrigkeit (EDS) ist ein häufiges und klinisch relevantes Symptom, das bei zahlreichen internistischen, neurologischen und psychiatrischen Erkrankungen auftritt. Diese Fortbildung vermittelt einen praxisnahen Überblick über die Differenzierung zentraler Symptomkomplexe, die strukturierte diagnostische Abklärung sowie die zugrunde liegenden schlafmedizinischen Erkrankungen und deren Therapieansätze. Im Fokus steht die Herausforderung, EDS sicher von Tagesmüdigkeit, Fatigue und erhöhtem Schlafbedarf abzugrenzen und daraus die richtigen diagnostischen und therapeutischen Konsequenzen abzuleiten. Zudem erhalten Sie einen praxisorientierten Überblick über die wichtigsten schlafmedizinischen Erkrankungen, die mit EDS einhergehen können. Diese umfassen beispielsweise zirkadiane Schlaf-Wach-Rhythmusstörungen, Hypersomnie, Narkolepsie und schlafbezogene Atmungsstörungen. Abgerundet wird diese Fortbildung durch praxisnahe Fallbeispiele. Vertiefen Sie Ihr Wissen zur schlafmedizinischen Diagnostik und verbessern Sie Ihre klinische Entscheidungsfindung, um betroffene Patienten frühzeitig zu erkennen und effektiv zu behandeln.





Facharzt für Psychiatrie und Psychotherapie
Direktor Klinik für Abhängiges Verhalten und Suchtmedizin
LVR-Universitätsklinik Essen
- Allgemeinmedizin / Innere Medizin / Psychiatrie und Psychotherapie
Substitution im höheren Lebensalter
Substitution im höheren Lebensalter
Menschen in der Opioid-Substitution werden zunehmend älter und stellen die medizinische Versorgung vor komplexe Herausforderungen. Multimorbidität, Polypharmazie, kognitive Einschränkungen und soziale Faktoren erschweren die kontinuierliche Behandlung. Herr PD Dr. Roser bietet einen praxisnahen Überblick über die Besonderheiten der Substitution im höheren Lebensalter und zeigt zentrale Versorgungsansätze sowie Schnittstellen der interdisziplinären Betreuung auf. Erhalten Sie eine fundierte Orientierung für den Umgang mit einer wachsenden und besonders vulnerablen Patientengruppe.




Ärztlicher Direktor der Klinik für Urologie, Universitätsklinikum Freiburg
- Urologie / Hämatologie und Onkologie / Innere Medizin
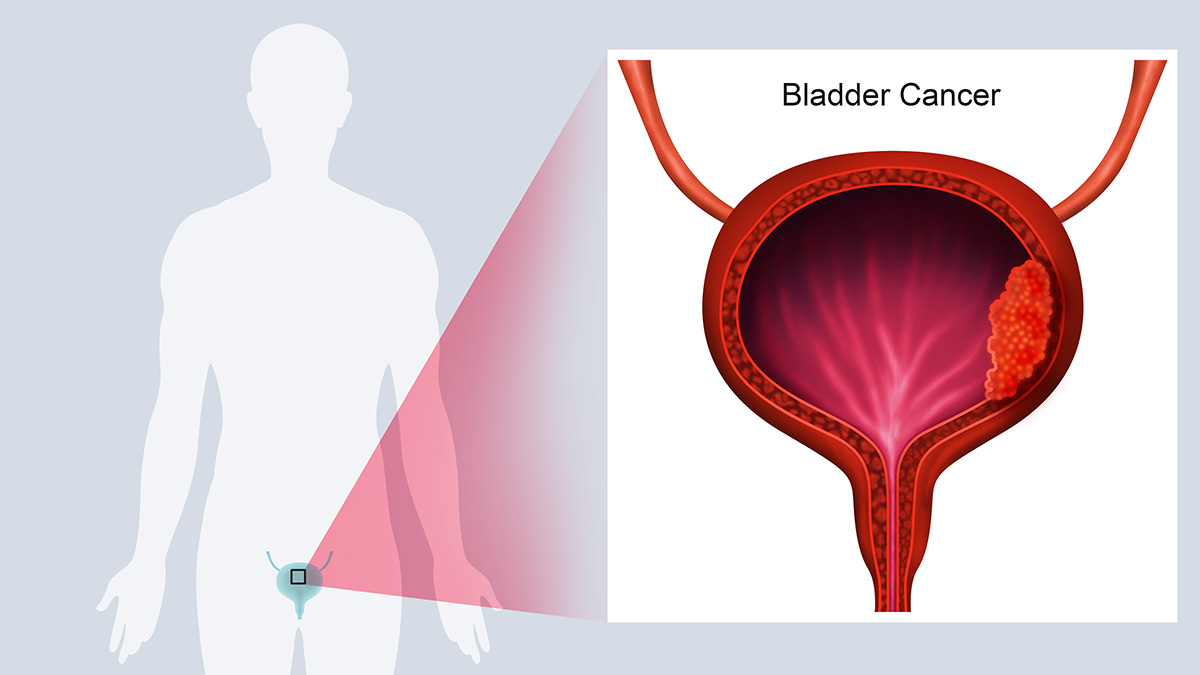
Muskelinvasives Blasenkarzinom (MIBC) – Aktuelle und neue Therapieoptionen
Muskelinvasives Blasenkarzinom (MIBC) – Aktuelle und neue Therapieoptionen
Das muskelinvasive Blasenkarzinom (MIBC) ist eine aggressive Tumorerkrankung mit hohem Risiko für Progression und Metastasierung, die trotz kurativem Therapieansatz mit radikaler Zystektomie allein häufig einen ungünstigen Verlauf nimmt. Diese CME-Fortbildung vermittelt praxisnah die aktuellen Entwicklungen in der Behandlung des MIBC. Im Fokus stehen die klinische Bedeutung, die Limitationen der Standardtherapie sowie der zunehmende Stellenwert multimodaler und perioperativer Therapiekonzepte. Dabei werden etablierte, leitliniengerechte Behandlungsstrategien sowie neue Entwicklungen und zukünftige Ansätze, einschließlich personalisierter Therapiekonzepte und biomarkerbasierter Steuerung, vorgestellt und praxisorientiert erläutert.





Fachärztin für Innere Medizin, Hämatologie, Onkologie, Hämostaseologie und Palliativmedizin; Oberärztin, Leitung der Erwachsenen-Hämophilieambulanz, Medizinische Klinik I, Universitätsklinikum Carl Gustav Carus, Dresden
- Hämatologie und Onkologie / Innere Medizin
Therapie der ITP - Aktuelle Leitlinie 2024
Therapie der ITP - Aktuelle Leitlinie 2024
Die Immunthrombozytopenie (ITP) ist eine erworbene Thrombozytopenie, für die eine Autoimmunreaktion gegen Thrombozyten im Blut und gegen Megakaryozyten im Knochenmark ursächlich ist. Die Therapieindikation orientiert sich an der Blutungssymptomatik und patientenindividuellen Faktoren. Im Rahmen dieser Fortbildung stellt Frau Dr. Trautmann-Grill als Autorin von dieser die 2024 erschienene Leitlinie vor. Neben den wichtigsten Informationen zur Pathogenese, zu klinischen Manifestationen und zur Diagnose der ITP wird die Erst-, Zweit- und Drittlinientherapie samt Notfallsituation diskutiert. Dabei werden praxisrelevante Empfehlungen zur Anwendung und zu Nebenwirkungen von Glukokortikoiden gegeben sowie die Therapie mit Thrombopoetin-Rezeptor-Agonisten (TRA) samt Absetzschema, die Behandlung mit einem Syk-Inhibitor und weitere Therapieoptionen besprochen. Nutzen Sie diese Fortbildung, um Ihre Expertise zu vertiefen und die optimale Versorgung der Patienten zu gewährleisten.





Facharzt für Innere- und Allgemeinmedizin
Hausärztliche Gemeinschaftspraxis
- Allgemeinmedizin / Arbeitsmedizin / Innere Medizin / Infektiologie / Mikrobiologie, Virologie und Infektionsepidemiologie
Reiseimpfungen 2026 – Was ist für Ihre Praxis wichtig?
Reiseimpfungen 2026 – Was ist für Ihre Praxis wichtig?
Reiseassoziierte Infektionskrankheiten stellen ein relevantes und dynamisches Risiko für Reisende dar und erfordern eine fundierte, evidenzbasierte Beratung in der ärztlichen Praxis. In dieser Fortbildung gibt Herr Prof. Schelling einen kompakten und praxisnahen Überblick über aktuelle Entwicklungen in der Reisemedizin und die Bedeutung impfpräventabler Erkrankungen im internationalen Kontext. Im Fokus stehen zentrale Infektionsrisiken auf Reisen – von vektorübertragenen Erkrankungen über durch Nahrungsmittel und Wasser übertragene Infektionen bis hin zu Risiken durch Säugetierkontakte. Die Fortbildung vermittelt, wie sich Reiserisiken, insbesondere in Bezug auf Risikogebiete, einschätzen lassen und welche Impfstrategien unter Berücksichtigung aktueller Empfehlungen sinnvoll sind.
Ziel ist es, Ärzte in die Lage zu versetzen, reisemedizinische Impfempfehlungen leitliniengerecht umzusetzen, Patienten individuell zu beraten, um Risiken zu minimieren und Erkrankungen frühzeitig zu erkennen. Die Fortbildung bietet damit eine kompakte und zugleich praxisrelevante Orientierung für die tägliche reisemedizinische Beratung und unterstützt dabei, Patienten sicher und kompetent auf Auslandsreisen vorzubereiten.




Medizinische Fakultät Mannheim,
Universität Heidelberg,
Medizinische Universität Graz,
SYNLAB Akademie, Mannheim,
Privatärzte Mannheim
- Innere Medizin / Kardiologie / Gastroenterologie / Allgemeinmedizin
Schwere Hypertriglyceridämie (HTG): Risiko erkennen, kardiovaskuläre Ereignisse & Pankreatitis verhindern
Schwere Hypertriglyceridämie (HTG): Risiko erkennen, kardiovaskuläre Ereignisse & Pankreatitis verhindern
Die schwere Hypertriglyceridämie (HTG) ist eine häufig unterschätzte Fettstoffwechselstörung, die mit einem deutlich erhöhten Risiko für akute Pankreatitis und kardiovaskuläre Ereignisse einhergeht. Diese Fortbildung vermittelt praxisnah die klinische Relevanz erhöhter Triglyceridwerte, deren Ursachen und die Konsequenzen für Diagnostik und Therapie. Dabei wird die klinische Relevanz der HTG mit Fokus auf Pankreatitis & Atherosklerose besprochen sowie die Pathophysiologie und der Stoffwechsel von Lipoproteinen erläutert. Zudem werden diagnostische Strategien, einschließlich klinischer Hinweise, Labordiagnostik und genetischer Abklärung, systematisch aufgearbeitet. Darauf aufbauend zeigt die Fortbildung aktuelle Therapieansätze auf, bei denen zunächst Lebensstilmaßnahmen im Vordergrund stehen. Anschließend werden individualisierte medikamentöse Strategien zur Senkung der Triglyceridwerte eingesetzt, mit dem primären Ziel, Pankreatitis zu verhindern und das kardiovaskuläre Risiko zu reduzieren. Vertiefen Sie Ihr Wissen zu dieser klinisch relevanten, oft unterschätzten Erkrankung und optimieren Sie Ihr Management von Patienten mit Hypertriglyceridämie.





Fachärztin für Innere Medizin und Kardiologie
- Kardiologie / Allgemeinmedizin / Innere Medizin
Worte und Wirkung: Verständlich über VHF aufklären
Worte und Wirkung: Verständlich über VHF aufklären
Diese Fortbildung bietet Ihnen fundierte Einblicke und praxisnahe Tipps zur Verbesserung der Arzt-Patienten-Kommunikation mit besonderem Fokus auf der Aufklärung über Vorhofflimmern (VHF). Neben Fakten zum VHF stehen dabei Strategien zur gründlichen Gesprächsvorbereitung bis hin zu Techniken, die Vertrauen aufbauen und Barrieren überwinden, im Mittelpunkt. Denn eine gute Kommunikation ist der Schlüssel zu mehr Therapietreue und langfristigem Behandlungserfolg – für Ärzte und Patienten gleichermaßen.
Praktische Ansätze wie die bewusste Wahl klarer Worte, positiv formulierte Botschaften und die aktive Förderung des Dialogs unterstützen eine erfolgreiche Zusammenarbeit. Die vorgestellten Tipps können direkt im Alltag angewendet werden und verbessern sowohl die Zufriedenheit der Patienten als auch die Therapieergebnisse.





Fachärztin für Innere Medizin und Kardiologie
- Kardiologie / Allgemeinmedizin / Innere Medizin
Worte und Wirkung: Verständlich über VTE aufklären
Worte und Wirkung: Verständlich über VTE aufklären
In dieser praxisorientierten Fortbildung erfahren Sie, wie Sie Ihre Patienten verständlich und empathisch über venöse Thromboembolien (VTE) aufklären können. Um eine langfristige Therapietreue zu fördern und Missverständnisse zu vermeiden, sind Vertrauen und eine effektive, patientenzentrierte Kommunikation essenziell.
Ein besonderer Fokus liegt auf der Überwindung von Kommunikationsbarrieren bei der VTE-Aufklärung. Sie erfahren, wie Sie Ihre Patienten in ihrer Situation wahrnehmen und für eine aktive Mitarbeit gewinnen können. Zudem wird der richtige Umgang mit medizinischen Fachbegriffen und komplexen Informationen thematisiert.
Die Fortbildung zeigt, wie Sie in nur wenigen Minuten eine vertrauensvolle Arzt-Patienten-Beziehung aufbauen können und wie entscheidend eine gute Kommunikation für den Therapieerfolg ist.




Kardiologische Angiologische Praxis Wiesbaden
ECHOEDUCT Akademie Wiesbaden
- Kardiologie / Allgemeinmedizin / Innere Medizin
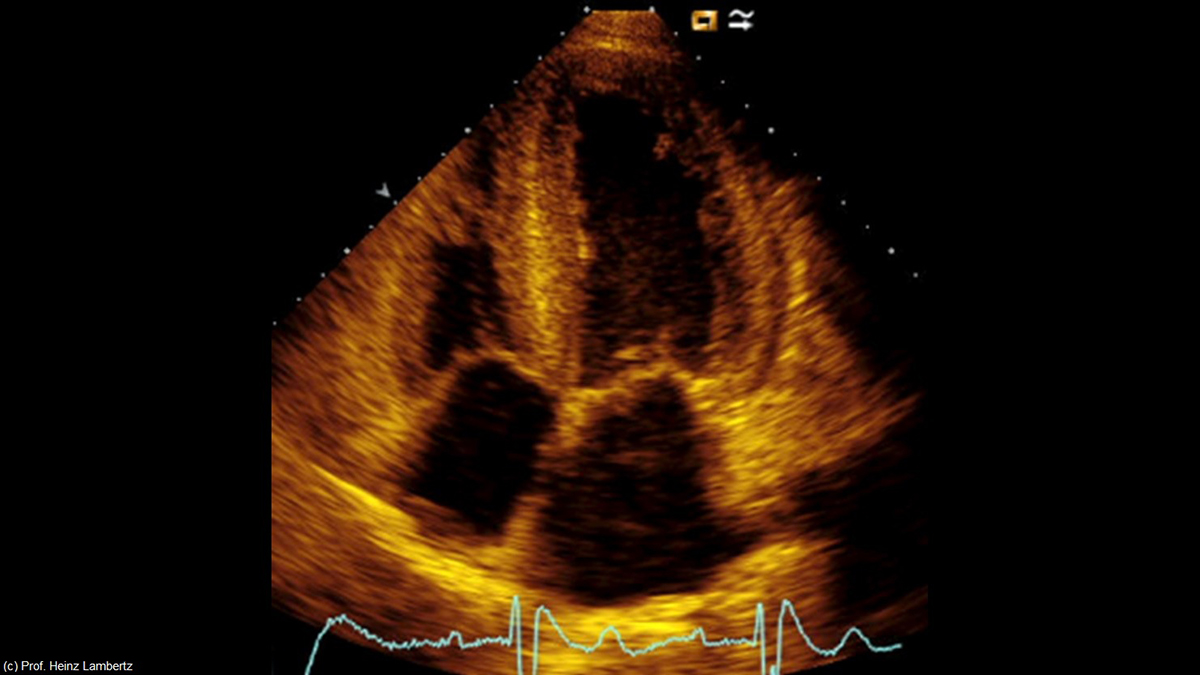
HFpEF, Aortenstenose, Kardiale Dekompensation: Diagnostische Verdachtsmomente für eine kardiale Amyloidose
HFpEF, Aortenstenose, Kardiale Dekompensation: Diagnostische Verdachtsmomente für eine kardiale Amyloidose
Herr Professor Lambertz (ECHOEDUCT-Akademie Wiesbaden) wird in diesem CME-Modul die klinischen Verdachtsmomente, die an eine kardiale Amyloidose denken lassen sollten, näher beleuchten. Der Fokus hierbei liegt auf dem klinischen Bild der Herzinsuffizienz insbesondere mit stark eingeschränkter diastolischer Ventrikelfunktion (HFpEF) und auf der Aortenstenose vor allem bei älteren Patienten.





Facharzt für Urologie
Zusatzbezeichnungen Medikamentöse Tumortherapie, Andrologie, Notfallmedizin und Naturheilverfahren
Chefarzt der Klinik für Urologie, Andrologie und Kinderurologie; Klinikum Weiden - Kliniken Nordoberpfalz AG
- Allgemeinmedizin / Urologie / Naturheilverfahren / Innere Medizin
Nykturie im Praxisalltag - Definition, Diagnostik und ursachenangepasste Therapie
Nykturie im Praxisalltag - Definition, Diagnostik und ursachenangepasste Therapie
Die Ursachen der Nykturie sind vielfältig und oft multifaktoriell. Sie betrifft Menschen unterschiedlichen Alters, tritt aber mit zunehmendem Alter häufiger auf. Die wiederholte Unterbrechung des Nachtschlafes führt zu einem alltagsrelevanten Schlafdefizit, das Konzentration, Leistungsfähigkeit und damit die Lebensqualität erheblich beeinträchtigt.
In vielen urologischen Leitlinien wird die Nykturie zwar erwähnt, eine spezielle Leitlinie für die Nykturie gibt es jedoch nicht. Diese CME vermittelt Ihnen praxisorientiertes Wissen über Pathophysiologie, interdisziplinäre Diagnostik und aktuelle Therapieoptionen der Nykturie.
Eine strukturierte Anamnese bildet die Grundlage für die Einordnung möglicher Ursachen und eine zielgerichtete, individuelle Therapieplanung. Von verhaltenstherapeutischen Maßnahmen, einer Änderung des Lebensstils bis hin zu medikamentösen Behandlungsoptionen einschließlich der Phytotherapie stehen verschiedene Therapieansätze zur Verfügung.
Nutzen Sie diese Fortbildung zur Optimierung Ihrer Behandlungsstrategien – zum Wohle der Lebensqualität Ihrer Patientinnen und Patienten.




Oberarzt und Leiter Stammzelltransplantationen
Klinik I für Innere Medizin,
Universitätsklinikum Köln
- Hämatologie und Onkologie / Innere Medizin / Kardiologie / Nephrologie / Allgemeinmedizin
Monoklonale Gammopathie unklarer (MGUS) und renaler Signifikanz (MGRS)
Monoklonale Gammopathie unklarer (MGUS) und renaler Signifikanz (MGRS)
Monoklonale Gammopathien stellen eine diagnostische Herausforderung dar, da sie häufig als Zufallsbefund entdeckt werden, aber potenziell schwerwiegende Organmanifestationen nach sich ziehen können. In dieser Fortbildung gibt Prof. Dr. Christof Scheid eine umfassende Einführung in die monoklonalen Gammopathien unklarer Signifikanz (MGUS), monoklonalen Gammopathien mit renaler Signifikanz (MGRS) und die klinisch relevante Progression zum symptomatischen Myelom. Ein besonderer Fokus liegt auf renalen und systemischen Komplikationen sowie den aktuellen Erkenntnissen zur Früherkennung und Therapie. Lassen Sie sich von Prof. Scheid überzeugen, dass das Paraprotein und die darauf bezogenen Erkrankungen nicht nur klinisch hochrelevant, sondern auch für die Patienten von entscheidender Bedeutung sind.





Facharzt für Urologie
Zusatzbezeichnungen Medikamentöse Tumortherapie, Andrologie, Notfallmedizin und Naturheilverfahren
Chefarzt der Klinik für Urologie, Andrologie und Kinderurologie; Klinikum Weiden - Kliniken Nordoberpfalz AG
- Allgemeinmedizin / Urologie / Naturheilverfahren / Innere Medizin
Medikamentöse Therapie von ersten BPS-Beschwerden in der urologischen Praxis - Stellenwert der Phytotherapie
Medikamentöse Therapie von ersten BPS-Beschwerden in der urologischen Praxis - Stellenwert der Phytotherapie
Das Benigne Prostatasyndrom (BPS) verläuft häufig chronisch progredient. Die damit verbundenen Symptome des unteren Harntraktes (LUTS) können die Lebensqualität betroffener Männer deutlich beeinträchtigen. Die aktuelle S2e-Leitlinie beschreibt hierfür unterschiedliche Therapieansätze. Diese CME vermittelt Ihnen praxisorientiertes Wissen zu den medikamentösen Optionen der BPS-Therapie – von synthetischen Wirkstoffen bis zur Phytotherapie.
Grundlage einer zielgerichteten Behandlung sind die strukturierte Erfassung von Symptomatik und Leidensdruck sowie eine individuelle Therapieplanung, die auch Patientenpräferenzen – insbesondere hinsichtlich der Sexualfunktion – berücksichtigt. Ein Schwerpunkt liegt auf der evidenzbasierten Anwendung von Phytopharmaka bei leichten bis mittelschweren Beschwerden. Sie erhalten einen Überblick über Wirkmechanismen, die klinische Datenlage und zentrale Aspekte der Patientenaufklärung für den Praxisalltag.
Aktualisieren Sie Ihre Behandlungsstrategien – und fördern Sie durch strukturierte Patientenberatung die Therapieadhärenz und Lebensqualität Ihrer Patienten.





Facharzt für Innere Medizin, Kardiologie
Zusatzqualifikationen Ernährungsmedizin und Notfallmedizin
Präventivmediziner DAPM
- Allgemeinmedizin / Innere Medizin
Fit und gesund ins Alter
Fit und gesund ins Alter
Jeder will alt werden - keiner will alt sein! Ein möglicher Grund dafür ist die Gleichsetzung von Alter mit Krankheit, Gebrechlichkeit, Immobilität, Pflegebedürftigkeit und Abhängigkeit. Im Rahmen dieser Fortbildung gibt Herr Dr. Weitz Empfehlungen für einen fitten und gesunden Weg ins Alter, damit man dieses selbstständig, aktiv, sozial eingebunden sowie ohne starke Schmerzen genießen kann. Dabei werden vor allem die Themen Impfungen, Vorsorgeuntersuchungen, gesunde Ernährung, Bewegung und Fitness, Entspannung/Meditation und Nichtrauchen besprochen. Darüber hinaus erfahren Sie spannende Fakten und Zahlen zu Lebensstil und Krankheit, tatsächlichen Todesursachen in den USA, Übergewicht, Adipositas und Diabetes, Folgen des Rauchens sowie Gesundheitsverhalten und Sterblichkeit. Diese Fortbildung bietet eine kompakte und praxisrelevante Grundlage, um Prävention als zentralen Bestandteil der ärztlichen Tätigkeit zu stärken und Patienten auf dem Weg zu einem gesunden Altern effektiv zu begleiten.




Fachärztin für Hämatologie und Onkologie, Oberärztin
Universitätsklinikum Heidelberg
- Hämatologie und Onkologie / Kardiologie / Innere Medizin
AL-Amyloidose - Frühdiagnose
AL-Amyloidose - Frühdiagnose
Die Amyloidose ist eine seltene, aber potenziell lebensbedrohliche Erkrankung, bei der sich fehlgefaltete Proteine in verschiedenen Organen ablagern. In dieser CME-Fortbildung erhalten Sie wertvolle Einblicke in die Diagnostik und interdisziplinären Therapieansätze, insbesondere bei kardialer Beteiligung. Prof. Dr. Ute Hegenbart, Hämatologin und Dr. Carolin Morbach, Kardiologin, vermitteln aktuelle Erkenntnisse und praxisrelevante Strategien zur Frühdiagnose und differenzierten Behandlung dieser komplexen Erkrankung. Das Ziel dieser Fortbildung ist es, Ihnen die wichtigsten diagnostischen Hinweise aufzuzeigen, den gezielten Einsatz der Bildgebung zu vermitteln und Sie dabei zu unterstützen, Therapieentscheidungen individuell anzupassen. Nutzen Sie diese Gelegenheit, um Ihr Wissen auf den neuesten Stand zu bringen und die Patientenversorgung weiter zu optimieren.




Chefarzt, Medizinische Klinik mit Schwp. Pneumologie und Beatmungsmedizin, Leiter Lungenkrebszentrum, Zentrum für PH und Lugengefäßerkrankungen, Weaningzentrum
Klinikum Würzburg Mitte
- Pneumologie / Kardiologie / Innere Medizin
Von der Lungenembolie zur CTEPH - Hinweise für den Praxisalltag
Von der Lungenembolie zur CTEPH - Hinweise für den Praxisalltag
Die Lungenembolie stellt ein Krankheitsbild mit einem vielfältigen klinischen Erscheinungsbild und einem nicht selten unterschätzten chronischen Verlauf dar. Diese Fortbildung beleuchtet die Entwicklung von der akuten Lungenarterienembolie (LAE) hin zur chronisch thromboembolischen pulmonalen Hypertonie (CTEPH), einer seltenen, aber potenziell behandelbaren Folgeerkrankung. Dabei werden praxisrelevante Hinweise zur differenzierten Nachsorge, den typischen Verlaufsmustern sowie zur gezielten CTEPH-Diagnostik gegeben. Sie erfahren, welche Patienten nach einer LAE ein erhöhtes Risiko für eine CTEPH haben, wie Sie Symptome wie persistierende Dyspnoe richtig einordnen und welche diagnostischen Verfahren in welcher Abfolge zur Anwendung kommen sollten. Darüber hinaus wird vermittelt, wie eine strukturierte, interdisziplinäre Nachsorge und multimodale Therapie langfristige Schäden verhindert und die Prognose verbessert. Mit diesem Beitrag zur frühzeitigen Erkennung und erfolgreichen Behandlung der CTEPH lernen Sie Ihre Patienten nach Lungenarterienembolie kompetent weiterbetreuen und Risikopatienten rechtzeitig identifizieren zu können.





Fachärztin für Innere Medizin,
Huttroper Hausarztpraxis, Essen
- Allgemeinmedizin / Innere Medizin
Alkoholbezogene Störungen - Screening, Diagnostik und Therapie im Praxisalltag
Alkoholbezogene Störungen - Screening, Diagnostik und Therapie im Praxisalltag
Laut aktueller Erhebung der 18- bis 64-jährigen Bevölkerung konsumierten 2024 ca. 8,6 Millionen Menschen in Deutschland riskante Mengen Alkohol und insgesamt 3,9 Millionen erfüllten die Kriterien für eine Abhängigkeit bzw. für Missbrauch. Diese Fortbildung vermittelt praxisnah das Wichtigste zum Screening, zur Diagnostik sowie zur Therapie alkoholbezogener Störungen. Sie erhalten wertvolle Informationen zu den vielfältigen gesundheitlichen Schäden von riskantem, schädlichem oder abhängigem Alkoholkonsum. Im Fokus stehen zudem evidenzbasierte Screening- und Diagnoseverfahren, insbesondere der strukturierte Einsatz validierter Fragebögen sowie direkter und indirekter Marker. Darüber hinaus wird ein strukturiertes therapeutisches Vorgehen vorgestellt, welches unter anderem ärztliche Kurzinterventionen, die Entzugsbehandlung sowie die langfristige Nachsorge im multiprofessionellen Setting beinhaltet. Die zentrale Rolle des Arztes in der Früherkennung, Motivation und kontinuierlichen Begleitung der Patienten wird dabei besonders hervorgehoben. Vertiefen Sie mit dieser Fortbildung Ihr Wissen und stärken Sie Ihre Handlungssicherheit im Umgang mit Patienten mit alkoholbezogenen Störungen.