

UNTERSTÜTZT DIESE CME:





Leitender Oberarzt / Stellvertretender Klinikdirektor Klinik für Hämatologie, Onkologie, Hämostaseologie und Stammzelltransplantation
Medizinische und geschäftsführende Leitung Centrum für Integrierte Onkologie (CIO) Aachen
Uniklinik RWTH Aachen
- Hämatologie und Onkologie / Innere Medizin
Paroxysmale Nächtliche Hämoglobinurie (PNH) und Lebensqualität
Paroxysmale Nächtliche Hämoglobinurie (PNH) und Lebensqualität
Die paroxysmale nächtliche Hämoglobinurie, kurz PNH, ist eine seltene hämatologische Erkrankung, die durch unkontrollierte Hämolyse, Thrombophilie und häufig ausgeprägter Fatigue gekennzeichnet ist, welche die Lebensqualität der Patient:innen massiv beeinträchtigt.
Herr PD Dr. Panse bietet umfassende Einblicke in die Wirkmechanismen der Komplementinhibition und der sich daraus entwickelten Therapieoptionen. Diese erlauben mittlerweile eine nahezu normale Lebenserwartung. Herr PD Dr. Panse geht auch der Frage nach: „Was ist Lebensqualität, Gesundheit und gesundheitsbezogene Lebensqualität?“ Insbesondere der Einfluss der Behandlung auf Fatigue und Lebensqualität und die Sichtweise der Patient:innen werden thematisiert. Ein weiterer Schwerpunkt liegt daher auf der systematischen Erfassung der Lebensqualität durch spezialisierte Fragebögen wie den QLQ-AA/PNH-54, die es ermöglichen, den Therapieerfolg individuell zu messen. Vertiefen Sie Ihr Wissen über innovative Therapien und optimieren Sie die Betreuung Ihrer PNH-Patient:innen durch personalisierte Strategien.





Oberarzt Hämatologie/Medizinische Onkologie an der Medizinischen Klinik 2
Leitung Hämatologische Ambulanz und klassische Hämatologie
Universitätsklinikum Frankfurt
- Hämatologie und Onkologie / Innere Medizin
Paroxysmale nächtliche Hämoglobinurie (PNH): Therapieziele und Verlaufskontrollen
Paroxysmale nächtliche Hämoglobinurie (PNH): Therapieziele und Verlaufskontrollen
Die paroxysmale nächtliche Hämoglobinurie (PNH) ist eine seltene, erworbene hämatologische Erkrankung, die durch eine Aktivierung des Komplementsystems und eine daraus resultierende Hämolyse geprägt ist. Herr Dr. Chromik vermittelt praxisrelevantes Wissen zu Diagnostik, Risikopopulation und der engen Assoziation zu Knochenmarksversagenssyndromen. Im Mittelpunkt seines Vortrages stehen die Therapieziele und das moderne Management der Erkrankung mit besonderem Fokus auf die Überwachung des Therapieansprechens sowie der Bedeutung der Kontrolle von intra- und extravasaler Hämolyse. Zudem werden aktuelle therapeutische Ansätze in der proximalen Komplementinhibition vorgestellt.
Sie lernen, die klinische Präsentation der PNH einzuordnen, Risikopatienten frühzeitig zu identifizieren, die Behandlungsziele individuell festzulegen und den Krankheitsverlauf adäquat zu überwachen. Diese Fortbildung bietet einen praxisorientierten Überblick über das moderne Management der PNH und unterstützt Sie dabei, die Versorgung ihrer PNH-Patienten gezielt zu optimieren.





Fachärztin für Innere Medizin, Hämatologie und Onkologie
Direktorin des Krukenberg-Krebszentrums Halle (KKH)
Oberärztin Universitätsklinik und Poliklinik für Innere Medizin IV
Universitätsklinikum Halle (Saale)
- Hämatologie und Onkologie / Kardiologie
Polycythaemia Vera und kardiovaskuläres Risiko
Polycythaemia Vera und kardiovaskuläres Risiko
Polycythaemia Vera (PV) ist eine seltene bösartige hämatoonkologische Erkrankung, die überwiegend ältere Patienten betrifft und durch kardiovaskuläre Komplikationen tödlich verlaufen kann.
Im Rahmen dieser eCME beleuchten Frau Prof. Al-Ali und Herr Prof. Hagendorff die PV jeweils aus hämatologischer und kardiologischer Sicht und stellen dabei heraus, inwiefern eine interdisziplinäre Zusammenarbeit zwischen den beiden Fachgebieten für die Betreuung von PV-Patienten von äußerster Bedeutung ist. Frau Prof. Al-Ali führt zunächst in die PV ein und stellt die wichtigsten Risikofaktoren sowie deren differenzierte Gewichtung - auch im Hinblick auf eine adäquate Therapie - vor. Herr Prof. Hagendorf stellt anschließend Standards zur Beurteilung des kardiovaskulären Risikos bei PV-Patienten vor. Er legt dabei besonderes Augenmerk auf die Echokardiographie als Screening-Verfahren und stellt diese anhand ausgewählter Aufnahmen näher vor. Abschließend diskutieren beide Referenten, wie der fachübergreifende Austausch nach Ihrer Erfahrung am besten gepflegt und gefördert werden kann, um eine optimale Betreuung von PV-Patienten gewährleisten zu können.




Facharzt für Innere Medizin, Hämatologie/Onkologie, Hämostaseologie
Oberarzt Klinik Hämatologie, Onkologie und Palliativmedizin, Klinikum Altenburger Land
- Allgemeinmedizin / Innere Medizin / Hämatologie und Onkologie
Der Umgang mit Blutbildveränderungen in der allgemeinmedizinischen Praxis
Der Umgang mit Blutbildveränderungen in der allgemeinmedizinischen Praxis
In der allgemeinmedizinischen Praxis stellt die labormedizinische Untersuchung von Blutzellen ein zentrales Diagnoseverfahren dar. Viele Blutbildveränderungen fallen erst als Zufallsbefund durch Routineuntersuchungen auf. Abweichungen vom Normbefund des Blutbildes ermöglichen dabei häufig eine erste Interpretation der pathologischen Veränderungen und weisen auf Ursachen hin.
Diese Fortbildung gibt Ihnen einen Überblick über die häufigsten Abweichungen der Referenzbereiche im Blutbild. Der Fokus liegt dabei auf der Interpretation der Blutbildabweichungen inklusive der Identifikation möglicher Ursachen und der Auswahl geeigneter Maßnahmen zur Differenzialdiagnostik. Merkmale und Auffälligkeiten (Red Flags) werden besprochen, die eine weiterführende Abklärung durch eine hämatologische bzw. hämatoonkologische Praxis notwendig machen.





Chefarzt Klinik für Nuklearmedizin
Universitätsklinikum Jena
- Nuklearmedizin / Hämatologie und Onkologie / Endokrinologie und Diabetologie
Nuklearmedizinische Therapien - Patientenspektrum und Nebenwirkungsmanagement
Nuklearmedizinische Therapien - Patientenspektrum und Nebenwirkungsmanagement
Die moderne Nuklearmedizin basiert auf einer engen Verknüpfung von patientenindividueller Diagnostik und Therapie (Theranostik).
In diesem Vortrag führen Herr Prof. Freesmeyer und Herr PD Dr. Winkens mit Grundlagenwissen in die Welt der Nuklearmedizinischen Therapien ein, indem ein Überblick über die Methoden, Mechanismen und Indikationen gegeben wird. Verschaffen Sie sich einen Einblick über den Aufenthalt auf einer nuklearmedizinischen Therapiestation. Drei wichtige therapeutische Betätigungsfelder der Nuklearmedizin, die Radiojodtherapie, die Radionuklidtherapie bei Knochenmetastasen und die Radioligandentherapie mit PSMA werden mit besonderem Augenmerk auf Patientenspektrum, Nebenwirkungsmanagement und Durchführung im Weiteren näher betrachtet. Erfahren Sie, was der Klassiker einer nuklearmedizinischen Therapiestation ist und welchem Verfahren das größte Zukunftspotential zugeschrieben wird. Anhand von Bildmaterial verdeutlichen Herr Prof. Freesmeyer und Herr PD Dr. Winkens die Wirkweise der Nuklearmedizinischen Therapien.




Bereichsleitung Gastrointestinale Tumore und ENETS Zentrum Neuroendokrine Tumore
Universitätsklinikum Marburg
- Hämatologie und Onkologie / Gastroenterologie / Nuklearmedizin / Innere Medizin
Aktuelles Praxiswissen zur ENETS-Leitlinie: NET des Dünndarms
Aktuelles Praxiswissen zur ENETS-Leitlinie: NET des Dünndarms
Dünndarm-NET gehören zu den häufigsten NET. Nachdem die WHO-Klassifikation aktualisiert und die Leitlinie der Europäischen Neuroendokrinen Tumorgesellschaft (ENETS) überarbeitet wurde, stellen Frau Prof. Rinke und Frau Prof. Pavel anhand der Schlüsselfragen aus der ENETS-Leitlinie die wichtigsten diagnostischen und therapeutischen Aspekte, sowie Neuerungen zum Dünndarm-NET vor. Unter Hinzunahme von Bildmaterial und Kasuistiken führen die beiden Referentinnen im Dialog praxisnah durch die Empfehlungen zur Diagnostik, Therapie und Nachsorge, wobei auch auf die Besonderheiten bei Vorliegen eines Karzinoid-Syndroms eingegangen wird.




Chefarzt Rheumatologie und Klinische Immunologie
Helios Fachklinik Vogelsang-Gommern
- Haut- und Geschlechtskrankheiten / Rheumatologie / Innere Medizin
Pharmakologisches Management der Psoriasis-Arthritis (PsA)
Pharmakologisches Management der Psoriasis-Arthritis (PsA)
Die Psoriasis-Arthritis (PsA) stellt eine komplexe und heterogene Erkrankung dar, die sowohl Haut als auch Gelenke betrifft. Rund jede dritte Person mit Psoriasis entwickelt im Laufe der Erkrankung eine PsA. Durch ihre vielfältigen klinischen Manifestationen und Komorbiditäten wie z.B. Spondylitis, Enthesitis, chronisch entzündliche Darmerkrankungen (CED) oder Uveitis stellt sie eine Herausforderung in der Therapie dar und erfordert eine individualisierte und interdisziplinäre Behandlungsstrategie.
Ziel dieser Fortbildung ist es Ihnen anhand der Empfehlungen der European League Against Rheumatism (EULAR) einen Überblick zum pharmakologischen Management der PsA zu geben. Die Auswahl der Therapie hängt von verschiedenen Faktoren ab, einschließlich des Schweregrads der Erkrankung, des Ansprechens auf vorherige Therapien, der Präferenzen der Patientin oder des Patienten und potenzieller Begleiterkrankungen. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um das Fortschreiten der Krankheit zu verlangsamen, irreversible Gelenkschäden zu vermeiden und die Lebensqualität der Betroffenen zu verbessern.




Facharzt für Hämatologie und Onkologie
Leiter des MPN Zentrums,
Geschäftsführender Oberarzt der III. Medizinische Klinik, Universitätsmedizin Mannheim
- Hämatologie und Onkologie
Diagnose und Therapie der Polycythaemia vera
Diagnose und Therapie der Polycythaemia vera
Die Polycythaemia vera ist eine chronische myeloproliferative Neoplasie mit hohem Risiko für thromboembolische Ereignisse und Krankheitsprogression. In seinem praxisnahen Vortrag beleuchtet Herr Prof. Reiter die diagnostischen WHO/ICC-Kriterien, differenzierte Risikostratifizierung und aktuelle Therapieoptionen – mit besonderem Fokus auf die frühzeitige Identifikation therapiebedürftiger Verläufe.
Lernen Sie, wie sich auch subtile Verlaufsformen sicher diagnostizieren lassen, welche prognostischen Marker entscheidend sind und wie Therapieentscheidungen individuell, leitliniengerecht und patientenzentriert getroffen werden können.




Facharzt für Pathologie, Innere Medizin, Schwerpunkt Hämatologie und Internistische Onkologie
MVZ HPH Institut für Pathologie und Hämatopathologie GmbH, Hamburg
- Hämatologie und Onkologie / Innere Medizin
Paroxysmale Nächtliche Hämoglobinurie (PNH) - Diagnostik
Paroxysmale Nächtliche Hämoglobinurie (PNH) - Diagnostik
Die paroxysmale nächtliche Hämoglobinurie (PNH) ist eine seltene, nicht maligne Erkrankung des blutbildenden Systems und klinisch gekennzeichnet durch eine Trias aus hämolytischer Anämie, Thrombophilie und Knochenmarkversagen.
Beginnend mit einer kurzen Einführung in die Ursachen, Risikofaktoren und Symptome der Erkrankung, erklärt Herr Dr. Hauspurg die Rolle das Komplementsystem bei der Entstehung der PNH. Im weiteren Verlauf nimmt Herr Dr. Hauspurg Sie in die Praxis der Labordiagnostik mit und erläutert im Detail, welche Einsendeinformationen das Labor benötigt, welche Befunde erhoben werden sollten und wie diese zu interpretieren sind. Erfahren Sie mehr über die Durchflusszytometrie, Gating-Strategie sowie die FACS-Analyse als Goldstandard der PNH-Diagnostik. Abgerundet wird die Fortbildung anhand von Patientenfällen, die die Vorgehensweise der Befunderhebung praxisnah verdeutlichen.





Oberarzt
Leitung Klassische Hämatologie und Hämostaseologie
Klinik für Hämatologie und Stammzelltransplantation
Westdeutsches Tumorzentrum Essen
Universitätsmedizin Essen (AöR)
- Hämatologie und Onkologie / Innere Medizin
Paroxysmale Nächtliche Hämoglobinurie (PNH): Therapieoptionen im Fokus
Paroxysmale Nächtliche Hämoglobinurie (PNH): Therapieoptionen im Fokus
Die paroxysmale nächtliche Hämoglobinurie (PNH) ist eine seltene, potenziell lebensbedrohliche Erkrankung. Sie zeichnet sich durch eine klassische Trias aus Hämolyse, Thrombosen und Knochenmarkversagen aus. Herr Prof. Röth geht auf die Unterschiede intravasaler und extravasaler Hämolyse sowie deren diagnostische Marker ein. Im Fokus steht der praxisnahe Überblick zu den etablierten und neu zugelassenen Komplementinhibitoren mit deren jeweiligen Einsatzbereichen, Applikations- und Impfschemata. Dabei geht Prof. Röth auch auf das potenzielle Risiko der Durchbruchhämolyse ein.
Diese CME richtet sich an alle, die fundierte Entscheidungsgrundlagen für ein individualisiertes Therapiemanagement bei PNH suchen – mit dem Ziel, Symptome wirksam zu kontrollieren und die Lebensqualität ihrer Patienten nachhaltig zu verbessern.



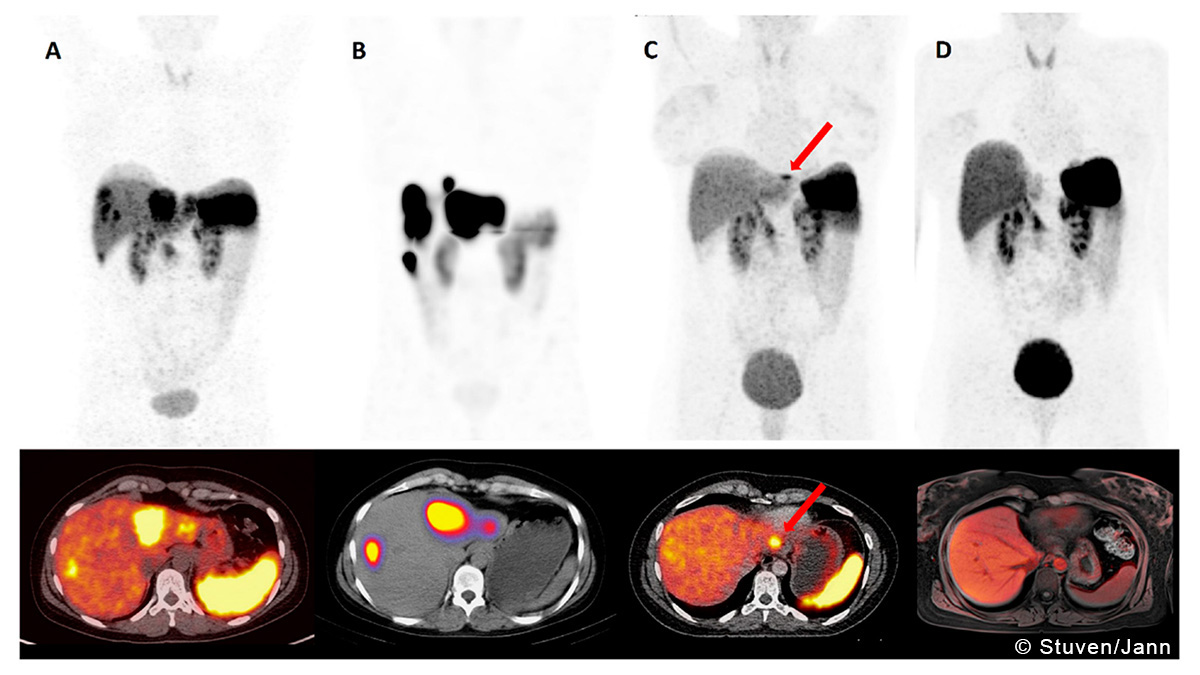

Oberarzt Klinik für Innere Medizin - Gastroenterologie, Hämatologie und Onkologie, Nephrologie
DRK Kliniken Berlin Köpenick
- Hämatologie und Onkologie / Nuklearmedizin / Innere Medizin
Neuroendokrine Neoplasien: Aktuelle Therapieoptionen mit Fallbeispielen
Neuroendokrine Neoplasien: Aktuelle Therapieoptionen mit Fallbeispielen
Für die klinisch und funktionell sehr heterogene Gruppe der neuroendokrinen Neoplasien (NEN) stehen eine ganze Reihe von Therapiemöglichkeiten zur Wahl. Nach einer kurzen Einführung in Formen und Symptomatik der NEN, bietet Herr Dr. Jann in seinem Vortrag einen strukturierten Überblick über die differenzierten, leitlinienbasierten NEN-Behandlungsoptionen von NETs bis NECs unter Berücksichtigung aktueller Studien und Leitlinienempfehlungen. Anhand klinischer Fallbeispiele werden therapeutische Algorithmen greifbar gemacht und evidenzbasiert diskutiert.