

UNTERSTÜTZT DIESE CME:




Facharzt für Innere Medizin, Hämatologie und Onkologie
Medizinische Klinik und Poliklinik 2 I Multiples Myelom I Amyloidose
Universitätsklinikum Würzburg
- Hämatologie und Onkologie / Innere Medizin / Kardiologie
Risiko-adaptierte Diagnostik bei monoklonalen Gammopathien – MGUS, Amyloidose, Myelom
Risiko-adaptierte Diagnostik bei monoklonalen Gammopathien – MGUS, Amyloidose, Myelom
Monoklonale Gammopathien sind häufig. Egal, ob sie als Zufallsbefund oder im Rahmen einer Abklärung auffallen, bedürfen sie einer sorgfältigen Aufarbeitung Die Differenzierung zwischen der monoklonalen Gammopathie ohne Krankheitswert, einem multiplen Myelom und einer Gammopathie klinischer Signifikanz kann herausfordernd sein.
In dieser Fortbildung beleuchtet Herr Dr. med. Steinhardt das risikoadaptierte, diagnostische Vorgehen bei monoklonalen Gammopathien. Auf der Basis pathophysiologischer Zusammenhänge erarbeitet er, wie eine klinische Aufarbeitung einer MGUS sinnvoll erfolgen kann und welche PatientInnen besonderes Augenmerk benötigen. So kann eine Überdiagnostik auf der einen Seite vermieden werden, aber auf der anderen Seite darf eine monoklonale Gammopathie klinischer Signifikanz wie z.B. die AL-Amyloidose in keinem Fall übersehen werden. Dies wird an zwei Patientenfällen verdeutlicht. Hierfür diskutiert Herr Dr. med. Steinhardt differentialdiagnostische Überlegungen und gibt konkrete Handlungsvorschläge für Diagnostik und risikoadaptierte Patientenführung.




Leiter Sektion Pädiatrische Neurochirurgie, Bereich periphere
Nervenchirurgie, Sprecher Zentrum für Neurofibromatosen,
Klinik für Neurochirurgie, Universitätsklinikum Tübingen
- Neurochirurgie / Neurologie / Chirurgie - Allgemeine Chirurgie / Chirurgie - Kinderchirurgie / Kinder- und Jugendmedizin
Neurochirurgische Optionen bei der Behandlung plexiformer Neurofibrome bei Neurofibromatose Typ 1
Neurochirurgische Optionen bei der Behandlung plexiformer Neurofibrome bei Neurofibromatose Typ 1
Neurofibromatose Typ 1 (NF1) ist eine seltene genetische Erkrankung, die häufig im frühen Kindesalter diagnostiziert wird. Plexiforme Neurofibrome (PNF) können bereits bei oder kurz nach der Geburt auftreten und im Laufe des Wachstums deutlich an Größe zunehmen. Sie führen bei manchen Patienten zu Entstellungen, Schmerzen und Einschränkungen in der Funktionalität sowie der Beweglichkeit der betroffenen Körperregion. Im Allgemeinen sind PNF gutartig, sie können jedoch entarten und bösartig werden.
Fokus dieser Online-Fortbildung sind neurochirurgische Optionen bei der Behandlung von NF1 assoziierten plexiformen Neurofibromen. Je nach Auftreten und Wachstum der PNF können verschiedene bzw. mehrere Bereiche der Chirurgie betroffen sein. Mit Hilfe von anschaulichem Bildmaterial stellt Herr Professor Schumann unterschiedliche Patientenfälle vor und weist dabei auf die Möglichkeiten aber auch auf die Grenzen der Chirurgie der PNF bei NF1 Patienten hin.





Onkologe, Vorsitzender der Deutschen Fatigue Gesellschaft, Geschäftsführer TAKEPART media and science GmbH, Köln
- Allgemeinmedizin / Hämatologie und Onkologie / Neurologie / Innere Medizin
Kommunikationskonflikte in der ärztlichen Praxis - Lösungsansätze und Hilfestellung anhand des SDM Konzepts
Kommunikationskonflikte in der ärztlichen Praxis - Lösungsansätze und Hilfestellung anhand des SDM Konzepts
Eine konfliktfreie Kommunikation in der ärztlichen Praxis und ein Austausch auf Augenhöhe, bei dem Patienten aktiv in den Entscheidungsprozess eingebunden werden, können nicht nur zu zufriedenen Patienten führen, sondern auch eine individuell bestmögliche Entscheidung für die Betroffenen - je nach Erkrankungssituation - ermöglichen. Eine noch relativ neue Form der Arzt-Patienten-Interaktion ist das sogenannte Shared Decision Making (SDM; partizipative Entscheidungsfindung).
In dieser Fortbildung stellen Herr PD Dr. Rüffer und Frau Stolz-Klingenberg Lösungsansätze anhand des Shared Decision Making-Konzepts vor und präsentieren Ergebnisse der SDM-Implementierung im Versorgungsalltag eines Universitätsklinikums. Sie werden über Hintergründe, Vorteile sowie Barrieren bei der Anwendung von SDM informiert und erfahren, welche Tools allen Beteiligten bei der gemeinsamen Entscheidungsfindung zur Verfügung stehen.




Oberarzt, AG-Leiter Molekulare Neurologie, Klinik für Neurologie, Universitätsklinikum Düsseldorf
- Neurologie
Status quo der Therapielandschaft bei der NMOSD
Status quo der Therapielandschaft bei der NMOSD
Bei Neuromyeltis-optica-Spektrum-Erkrankungen (NMOSD) handelt es sich um ein Spektrum schwerwiegender neurologischer Erkrankungen, die durch plötzliche und unvorhersehbare, z.T. schwer abklingende Schübe gekennzeichnet sind. Die Symptome ähneln denen der Multiplen Sklerose (MS) und können daher schnell zu Fehldiagnosen führen. Diese Fortbildung zeigt wichtige Diagnosekriterien zur Unterscheidung einer Neuromyeltis optica (NMO) von der Multiplen Sklerose und geht im Folgenden auf die Pathogenese sowie die Therapielandschaft dieser Erkrankung ein. Ausgehend von der MS werden von Herrn Professor Aktas die spezifischen Aspekte der NMOSD - klinisch und therapeutisch - erarbeitet und neue wirksame Therapieoptionen zur Behandlung der NMOSD vorgestellt.





Facharzt für Neurologie, Leiter des Liquorlabors,
Uniklinik Hannover
- Neurologie / Rheumatologie
Myasthenia gravis (MG) und autoimmune Komorbiditäten
Myasthenia gravis (MG) und autoimmune Komorbiditäten
Myasthenia gravis (MG) ist eine Autoimmunerkrankung, bei der es zu Störungen der neuromuskulären Signalübertragung kommt. Dabei werden meist Antikörper gegen Acetylcholinrezeptoren (AChR) gebildet, die zu einer unkontrollierten Komplementaktivierung führen und postsynaptische Membranschäden hervorrufen. Trotz adäquater Standardtherapie zeigt ein Teil der Myasthenie Patienten keinen ausreichenden Behandlungserfolg.
Diese Fortbildung stellt, nach einer Einführung in die Myasthenia gravis, die damit assoziierten autoimmunen Komorbiditäten vor. Der Neuroimmunologe Herr Professor Skripuletz geht dabei der Frage nach, wie häufig autoimmune Komorbiditäten bei Patienten mit MG auftreten und wie sich diese Erkrankungen auf den Behandlungsverlauf auswirken können. Veranschaulicht wird dies anhand eines Patientenfalls. Verschiedene (neue) Therapieoptionen und die Bedeutung einer interdisziplinären Zusammenarbeit für die Behandlung der MG und der komorbiden Autoimmunerkrankungen werden im Vortrag von Herrn Professor Skripuletz näher beleuchtet.




Oberärztin, Fachärztin für Innere Medizin/Nephrologie
Klinik für Nephrologie, Universitätsklinikum Essen
- Innere Medizin / Nephrologie
Therapeutische Strategien bei atypischem hämolytisch-urämischem Syndrom (aHUS)
Therapeutische Strategien bei atypischem hämolytisch-urämischem Syndrom (aHUS)
Die Fortbildung mit Frau PD Dr. Anja Gäckler beleuchtet das atypische Hämolytisch-Urämische Syndrom (aHUS), eine seltene Form der thrombotischen Mikroangiopathie, die durch eine chronisch unkontrollierte Komplementaktivierung zu schweren Schäden lebenswichtiger Organe und sogar zum Tod führen kann.
Im Fokus dieser eCME steht die Differentialdiagnose des aHUS, welches eine klinische Ausschlussdiagnose darstellt. Die Diagnosestellung ist komplex, eine schnelle Initiierung der Therapie jedoch essentiell. Für das aHUS stehen mittlerweile zielgerichtete Behandlungsstrategien zur Verfügung, welche auf der Hemmung des Komplementsystems basieren. Außerdem wird in dieser eCME die Komplementinhibitortherapie näher beleuchtet und auf wichtige Aspekte, wie das erfolgreiche Management des erhöhten Infektionsrisikos, eingegangen. Ein besonderes Augenmerk gilt auch dem patientenindividuellen therapeutischen Management des aHUS, in Abhängigkeit von Genetik, Komplementaktivität und der klinischen Manifestation.




Fachärztin für Kinder- und Jugendmedizin, Schwp. Kindernephrologie und Transplantationsmedizin, Klinik und Poliklinik für Kinder- und Jugendmedizin, Universitätsklinikum Köln
- Intensivmedizin / Nephrologie / Hämatologie und Onkologie / Kinder- und Jugendmedizin
aHUS in der Pädiatrie
aHUS in der Pädiatrie
Das atypische Hämolytisch-Urämische Syndrom (aHUS) ist eine Komplement-vermittelte, potenziell lebensbedrohliche Multi-System-Erkrankung, die durch die Trias Thrombozytopenie, mikroangiopathische Hämolyse und Nierenschädigung gekennzeichnet ist und zu den thrombotischen Mikroangiopathien zählt.
Diese eCME soll Ihnen einen umfassenden und leitliniengerechten Einblick in das aHUS bei pädiatrischen Patienten geben und Ihnen Kenntnisse zur Diagnostik sowie den aktuell zur Verfügung stehenden Behandlungsmöglichkeiten vermitteln. Nach einer Einführung in die Pathophysiologie und Symptomatik thrombotischer Mikroangiopathien (TMA) werden die verschiedenen Formen des HUS behandelt und hinsichtlich ihrer Diagnose - auch anhand ausgewählter Fallbeispiele - näher beleuchtet. Anschließend werden die aktuellen Therapiemöglichkeiten beim aHUS präsentiert und entsprechende Daten zur Anwendung bei Kindern vorgestellt.




Oberärztin, Fachärztin für Chirurgie
Zentrum für seltene Erkrankungen (ZSEGi), Abt. Kinderneurologie, Sozialpädiatrie u. Epileptologie, Zentrum für Kinderheilkunde u. Jugendmedizin, Universitätsklinikum Gießen
- Allgemeinmedizin / Kinder- und Jugendmedizin / Endokrinologie und Diabetologie / Rheumatologie / Chirurgie - Orthopädie und Unfallchirurgie / Innere Medizin
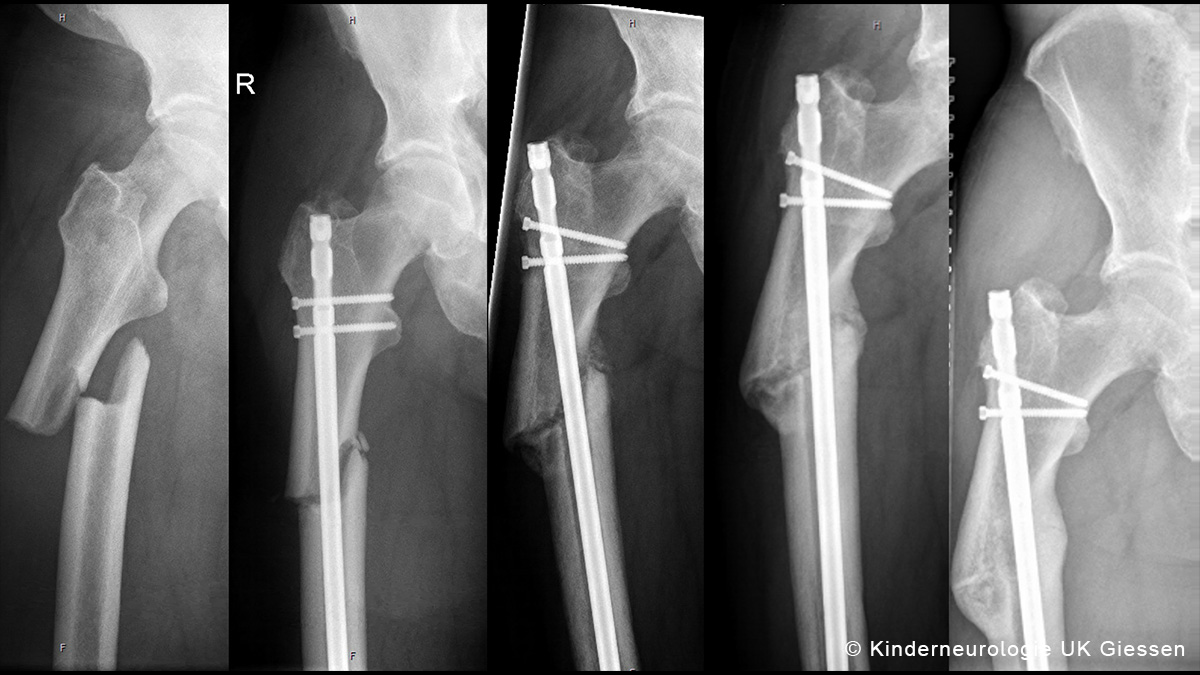
Hypophosphatasie (HPP) - Erkrankung, Diagnostik und Therapieoptionen
Hypophosphatasie (HPP) - Erkrankung, Diagnostik und Therapieoptionen
Die Hypophosphatasie (HPP) ist eine erbliche, systemische, progressive und potentiell lebensbedrohliche Stoffwechselstörung, die auf eine genetisch bedingte mangelnde Aktivität des Enzyms alkalische Phosphatase (AP) zurückzuführen ist. Dieser Mangel führt zu einer beeinträchtigten Knochenmineralisierung sowie einer Vielzahl von weiteren Symptomen, welche je nach Alter unterschiedlich ausgeprägt sein können. Diese eCME soll Sie in das facettenreiche Krankheitsbild der Hypophosphatasie einführen und Ihnen Kenntnisse zur Diagnostik und Therapie vermitteln. Sie erhalten zunächst einen umfassenden Einblick in die Ursachen und klinischen Manifestationen der HPP - mit Darstellung der pathophysiologischen und symptomatischen Aspekte der Erkrankung. Anschließend werden die wichtigsten Möglichkeiten und Kriterien bei der Diagnose der HPP vorgestellt und die zur Verfügung stehenden Therapiemöglichkeiten sowie Behandlungsziele behandelt und näher beleuchtet. Neben den kindlichen Formen der Erkrankung stehen dabei hauptsächlich jugendliche und erwachsene HPP-Patienten im Fokus der eCME.





Facharzt für Innere Medizin/Kardiologie, Kardiovaskuläres Zentrum Darmstadt und ärztliche Leitung (Amyloidose Sprechstunde), Universitätsklinikum Heidelberg
- Allgemeinmedizin / Innere Medizin / Kardiologie
Diagnostik und Differentialdiagnostik kardialer Amyloidosen (Schwerpunkt AL-Amyloidose)
Diagnostik und Differentialdiagnostik kardialer Amyloidosen (Schwerpunkt AL-Amyloidose)
Amyloidosen entstehen durch die extrazelluläre Ablagerung von Amyloidfibrillen in verschiedenen Organen, insbesondere im Herzen, und sind gekennzeichnet durch einen progressiven Verlauf. Die zeitliche Diskrepanz zwischen ersten Amyloidablagerungen und Auftreten von klinischen Zeichen oder Symptomen erschwert die rechtzeitige Diagnose. Diese ist bei einer Leichtketten (AL)-Amyloidose jedoch essenziell, um frühzeitig eine kausale Therapie zu beginnen und das Überleben zu verbessern. Im Rahmen dieser Fortbildung bespricht Herr Prof. Kristen in einem spannenden Vortrag die Diagnostik und Differentialdiagnostik kardialer Amyloidosen. Nach einer Einführung in die Epidemiologie werden häufige Amyloidoseformen vorgestellt. Im Fokus der Betrachtung steht dabei die AL-Amyloidose. Sie erhalten wertvolle Informationen, wann an eine kardiale Amyloidose gedacht werden sollte und wie bei Verdacht auf diese die Diagnostik erfolgt. Neben der Bildgebung z. B. mit Echokardiographie oder kardialem MRT werden auch Biopsie und Laborparameter thematisiert. Abgerundet wird die Fortbildung durch Empfehlungen zur Therapie, die sowohl aktuelle Therapieansätze der AL-Amyloidose inklusive supportiver Behandlungsmaßnahmen als auch zukünftige Optionen umfasst.




Direktor der Klinik für Stammzelltransplantation, Facharzt für Innere Medizin, Schwp. Hämatologie und Internistische Onkologie, UKE Hamburg
- Hämatologie und Onkologie / Innere Medizin / Nephrologie
Transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA)
Transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA)
Die transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA oder HSCT-TMA) kann als schwerwiegende Komplikation nach hämatopoetischer Stammzelltransplantation (HSCT) auftreten. Durch intravasale Thrombenbildung kommt es dabei zur mikroangiopathischen hämolytischen Anämie mit Ischämien der nachfolgenden Organe. Dies kann zur Dysfunktion der Organe und in Folge zu einem Multiorganversagen führen.
In dieser Fortbildung stellt Ihnen Herr Professor Kröger zu Beginn einen Fallbericht, die Pathophysiologie, verschiedene Kategorien von Risikofaktoren und die diagnostischen Kriterien der HSCT-TMA vor. Empfehlungen zur Vorgehensweise beim HSCT-TMA Screening, ein diagnostischer Workup sowie wichtige Parameter für die Risiko-Stratifizierung werden im Folgenden anschaulich dargestellt und erläutert. Der Vortrag endet mit einer Übersicht der aktuellen und zukünftigen Therapieoptionen.




Oberarzt und Facharzt für Radiologie, Klinik und Poliklinik für Diagnostische und Interventionelle Radiologie und Nuklearmedizin, Universitätsklinikum Hamburg-Eppendorf
- Neurologie / Kinder- und Jugendmedizin / Radiologie / Nuklearmedizin / Hämatologie und Onkologie
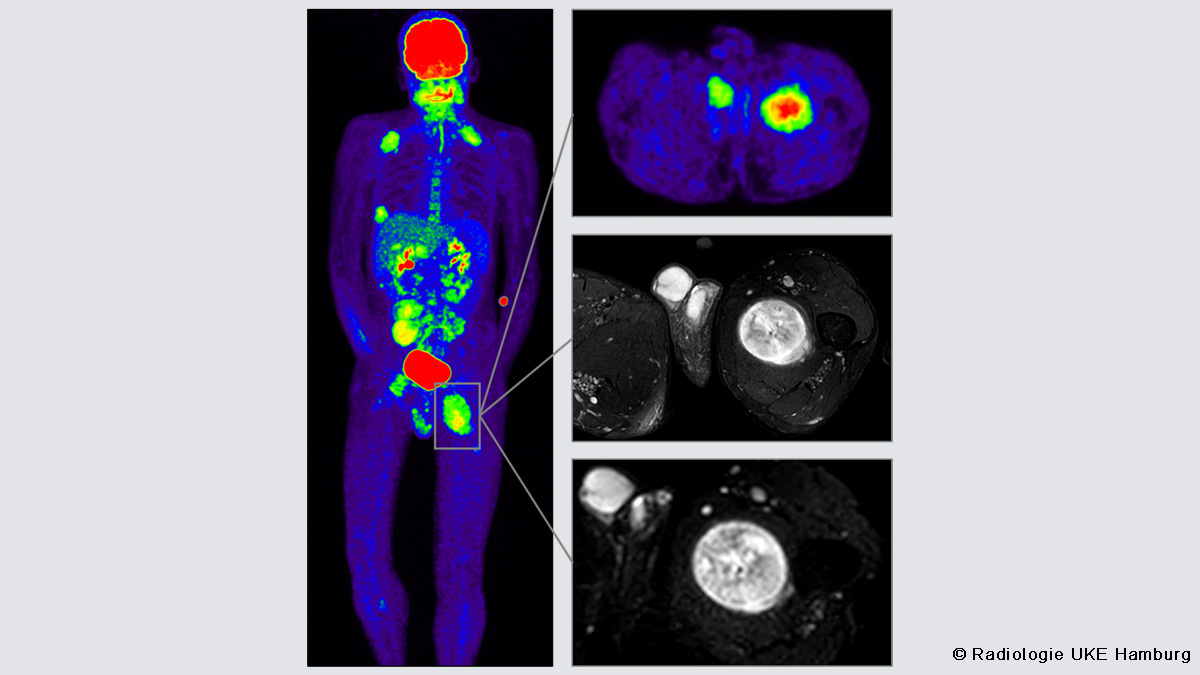
Bildgebung der Neurofibromatose Typ-1 (NF1)
Bildgebung der Neurofibromatose Typ-1 (NF1)
Die Neurofibromatose Typ 1 (NF1) ist eine seltene genetische, klinisch heterogene Erkrankung. Ausprägung der Symptome und Schweregrad des Verlaufs können individuell sehr unterschiedlich ausfallen.
Fokus dieser Online-Fortbildung ist die Bildgebung der NF1. Die verschiedenen intra- und extrakraniellen Manifestationen der NF1 werden anhand von Fallbeispielen vorgestellt. Bildgebende Befunde bei Patient:innen mit NF1 verdeutlichen die Bedeutung von Magnetresonanztomographie (MRT) und Positronenemissionstomographie-Computertomographie (PET-CT) als diagnostische Werkzeuge. Vor- und Nachteile der bildgebenden Verfahren werden beschrieben und Empfehlungen zur NF1 assoziierten Bildgebung vorgetragen. Die Fortbildung endet mit einem Ausblick und einer Zusammenfassung der wichtigsten Erkenntnisse.




Leiter Forschungsbereich Phakomatosen, Leiter Neurofibromatose Ambulanz und Tagesklinik, Facharzt für Neurologie, Universitätsklinikum Hamburg-Eppendorf
- Neurologie / Kinder- und Jugendmedizin / Hämatologie und Onkologie
Neurofibromatose Typ 1 (NF1) - Eine Krankheit mit vielen Gesichtern
Neurofibromatose Typ 1 (NF1) - Eine Krankheit mit vielen Gesichtern
Die Neurofibromatose Typ 1 (NF1), auch bekannt als Von-Recklinghausen-Krankheit, ist die häufigste Form der Neurofibromatose. Sie ist eine genetische Erkrankung mit zahlreichen „Gesichtern“ und äußert sich klinisch durch kutane, neurologische, ophthalmologische sowie orthopädische Manifestationen.
Diese Fortbildung weist auf die verschiedenen Neurofibromatose-Typen hin und verdeutlicht die genetischen sowie pathophysiologischen Besonderheiten der NF1. Sie erhalten anschließend einen Überblick über die diagnostischen Kriterien und die verschiedenen klinischen Symptome dieser Erkrankungsform. Im letzten Teil der CME werden die Behandlungsmöglichkeiten von NF1 und die aktuellen Therapieoptionen für NF1-bedingte plexiforme Neurofibrome kurz vorgestellt.





Stellv. ärztlicher Direktor, Leiter klinische Neurophysiologie, Leiter Neuromuskuläres Zentrum, Neurologische Universitätsklinik, Universitätsklinikum Tübingen
- Neurologie
Die neue Therapielandschaft in der Myasthenia gravis
Die neue Therapielandschaft in der Myasthenia gravis
Myasthenia gravis (oder kurz Myasthenie) ist eine neurologische Autoimmunerkrankung, die gekennzeichnet ist durch eine gestörte Reizübertragung vom Nerv auf den Muskel und sich in Folge als belastungsabhängige Muskelschwäche manifestiert.
In dieser Fortbildung stellt Ihnen Herr Professor Grimm, nach einer Einführung in die Epidemiologie, die verschiedenen Formen von Myasthenia gravis (MG), die MGFA-Klassifikation sowie die unterschiedlichen Therapieoptionen gemäß aktueller S2k-Leitlinie der DGN vor. Bis zu 15 % der Patienten sprechen jedoch auf die Therapien nicht oder nicht ausreichend gut an. Sie zeigen weiterhin zum Teil schwerwiegende Symptome und sind in ihrer Lebensqualität beeinflusst. Neue Therapieansätze sollen dabei helfen, Behandlung und Therapieerfolg bei (hoch)aktiver sowie therapierefraktärer Myasthenia gravis zu verbessern.





Stellvertretende Leiterin des Integrierten Myasthenie Zentrum (IMZ) der Charité
Fachärztin für Neurologie
Klinik für Neurologie
NeuroCure Clinical Research Center (NCRC)
Charité Universitätsmedizin Berlin
- Neurologie / Frauenheilkunde und Geburtshilfe
Myasthenia gravis und Familienplanung
Myasthenia gravis und Familienplanung
In dieser eCME berichtet und erklärt Frau Dr. Hoffmann, Fachärztin an der Klinik für Neurologie und stellvertretende Leiterin des Integrierten Myasthenie-Zentrums an der Charité in Berlin, wie Familienplanung, Schwangerschaft und Geburt auch für Myasthenie-Patientinnen ermöglicht werden können. Die Neurologin zeigt die Herausforderungen für Ärzte und Ärztinnen und Patientinnen auf und beschreibt anschaulich und an Beispielen belegt, dass ein Kinderwunsch für Myasthenie-Patientinnen in der Regel erfüllt werden kann.





Fachärztin für Kinder- und Jugendmedizin, Neuropädiatrie, Kinder- und Jugendmedizin, Sana Kliniken Duisburg
- Kinder- und Jugendmedizin / Neurologie / Neurochirurgie / Hämatologie und Onkologie
Neurofibromatose Typ 1 (NF1) - Therapieoptionen plexiformer Neurofibrome
Neurofibromatose Typ 1 (NF1) - Therapieoptionen plexiformer Neurofibrome
Die Neurofibromatose Typ 1 (NF1) ist eine Grunderkrankung mit unterschiedlichen Merkmalen, die sich ganz individuell präsentieren können. Erste Symptome in Form von Café-au-Lait Flecken sind häufig bereits in den ersten Lebensmonaten sichtbar, aber auch kongenitale Tumore wie plexiforme Neurofibrome können sehr früh, im Säuglings- und Kindesalter, auftreten.
Diese Fortbildung zeigt die verschiedenen Facetten der NF1 und stellt klinische Manifestationen, Diagnosekriterien sowie häufige Themen der pädiatrischen Sprechstunde vor. Im Folgenden werden vor allem die plexiformen Neurofibrome näher beleuchtet. Anhand von Fallbeispielen wird gezeigt, welche Therapieoptionen aktuell zur Verfügung stehen und vor welchen Herausforderungen Ärzte bei der Behandlung von pädiatrischen NF1-Patienten mit plexiformen Neurofibromen (NF1-PN) stehen. Des Weiteren verdeutlicht Frau Dr. Vaassen die Bedeutung der multidisziplinären Zusammenarbeit auf dem Weg zur Therapie von NF1 PN.




Leitung Institut für Neuroradiologie
Charité – Universitätsmedizin Berlin
- Neurologie / Radiologie / Augenheilkunde
Neuroradiologische Differentialdiagnosen der NMOSD
Neuroradiologische Differentialdiagnosen der NMOSD
Neuromyelitis-optica-Spektrum-Erkrankungen, kurz NMOSD (engl. neuromyelitis optica spectrum disorders), sind seltene Erkrankungen, die durch eine autoimmunvermittelte Entzündung des zentralen Nervensystems (ZNS) ausgelöst werden. Krankheitsschübe treten meist unvorhergesehen auf. Das klinische Bild der NMOSD ist dabei nicht immer eindeutig und erfordert für eine eindeutige Diagnose die Abgrenzung zu anderen neurologischen Autoimmunkrankheiten wie Multipler Sklerose (MS) und MOG-Antikörper assoziierten Erkrankungen (MOGAD).
In dieser Fortbildung werden Ihnen zu Beginn MRT Standardprotokolle der MS Diagnose sowie Krankheitsbild und Pathophysiologie der NMOSD vorgestellt. Im Folgenden erklärt Herr Prof. Wattjes anschaulich anhand von Bildbefunden die neuroradiologischen Differentialdiagnosen der NMOSD. MRT Befunde von Patienten mit NMOSD, MS oder MOGAD verdeutlichen, welche Überlappungen und Unterschiede in der Bildgebung dieser Erkrankungen auftreten können. Der Vortrag endet mit der Bedeutung der MRT in der Verlaufsbeobachtung der NMOSD und wichtigen Take-Home-Messages.




Klinik II für Innere Medizin Nephrologie, Rheumatologie, Diabetologie und Allgemeine Innere Medizin
Uniklinik Köln
Klinik II für Innere Medizin
- Hämatologie und Onkologie / Innere Medizin / Nephrologie
Akutes Nierenversagen und thrombotische Mikroangiopathien (TMA): Diagnose, Therapie und prognostische Bedeutung für aHUS Patienten
Akutes Nierenversagen und thrombotische Mikroangiopathien (TMA): Diagnose, Therapie und prognostische Bedeutung für aHUS Patienten
Thrombotische Mikroangiopathien (TMA) sind klinisch durch eine Thrombozytopenie sowie eine mikroangiopathische Hämolyse und Endorganschäden charakterisiert. Am häufigsten betroffen sind die Nieren. Differentialdiagnostisch kommen unter anderem das atypische hämolytisch-urämische Syndrom (aHUS), die thrombotisch-thrombozytopenische Purpura (TTP) sowie das Shiga-Toxin-assoziierte HUS (STEC-HUS) infrage. Im Rahmen dieser Fortbildung wird auf die akute Nierenschädigung bei TMA eingegangen, wobei insbesondere die Diagnose, die Therapie und die prognostische Bedeutung für aHUS-Patienten thematisiert werden. Neben der Pathophysiologie, der Langzeitprognose, der Diagnostik und den Differentialdiagnosen bei akuter Nierenschädigung finden auch Therapieoptionen und Strategien zur Therapiedauer Berücksichtigung.




Klinikdirektorin, Internistin, Nephrologin, Hypertensiologin DHL, Lipidologin DGFF, Transplantationsmedizin
Medizinische Klinik III – Nephrologie, Klinikum Fulda
- Innere Medizin / Nephrologie / Hämatologie und Onkologie
aHUS - getriggert durch Autoimmunerkrankungen: Welche Rolle spielt das Komplementsystem?
aHUS - getriggert durch Autoimmunerkrankungen: Welche Rolle spielt das Komplementsystem?
Das atypische hämolytisch-urämische Syndrom (aHUS) ist eine lebensbedrohliche Systemerkrankung und eine wichtige Differentialdiagnose der thrombotischen Mikroangiopathie (TMA). Als Folge eines gestörten Komplementsystems entstehen bei aHUS Patienten Blutgerinnsel, die v.a. kleine Gefäße verstopfen und zu erheblichen Organschäden führen können.
Auch bei Patienten mit Autoimmunerkrankungen wie systemischer Lupus Erythematodes (SLE), Antiphospholipidsyndrom (APS) und Sklerodermie kann eine TMA wie das aHUS auftreten. Diese Fortbildung weist unter Einbeziehung von Patientenfällen auf die Besonderheiten solcher kombinierten Krankheitsbilder hin. Aktuelle Erkenntnisse zur Rolle des Komplementsystems bei aHUS im Rahmen von Autoimmunerkrankungen werden näher betrachtet und die therapeutischen Möglichkeiten vorgestellt. Neue Methoden können dazu beitragen, eine Komplementbeteiligung bei TMA-assoziierten Erkrankungen nachzuweisen.
