Aktuelle CME
Eine Auswahl an CME zu allgemeinärztlichen Themen, die auch zur regelmäßigen Wissensauffrischung geeignet sind, finden Sie hier.





Facharzt für Innere Medizin m. S. Kardiologie, ZWB Schlafmedizin, Somnologe,
Interdisziplinäres Schlafmedizinisches Zentrum,
Charité - Universitätsmedizin Berlin
- Neurologie / Allgemeinmedizin / Innere Medizin
Wenn der Schlaf den Tag bestimmt: Exzessive Tagesschläfrigkeit erkennen und verstehen
Wenn der Schlaf den Tag bestimmt: Exzessive Tagesschläfrigkeit erkennen und verstehen
Exzessive Tagesschläfrigkeit (EDS) ist ein häufiges und klinisch relevantes Symptom, das bei zahlreichen internistischen, neurologischen und psychiatrischen Erkrankungen auftritt. Diese Fortbildung vermittelt einen praxisnahen Überblick über die Differenzierung zentraler Symptomkomplexe, die strukturierte diagnostische Abklärung sowie die zugrunde liegenden schlafmedizinischen Erkrankungen und deren Therapieansätze. Im Fokus steht die Herausforderung, EDS sicher von Tagesmüdigkeit, Fatigue und erhöhtem Schlafbedarf abzugrenzen und daraus die richtigen diagnostischen und therapeutischen Konsequenzen abzuleiten. Zudem erhalten Sie einen praxisorientierten Überblick über die wichtigsten schlafmedizinischen Erkrankungen, die mit EDS einhergehen können. Diese umfassen beispielsweise zirkadiane Schlaf-Wach-Rhythmusstörungen, Hypersomnie, Narkolepsie und schlafbezogene Atmungsstörungen. Abgerundet wird diese Fortbildung durch praxisnahe Fallbeispiele. Vertiefen Sie Ihr Wissen zur schlafmedizinischen Diagnostik und verbessern Sie Ihre klinische Entscheidungsfindung, um betroffene Patienten frühzeitig zu erkennen und effektiv zu behandeln.




Facharzt für Allgemeinmedizin
Hausarztpraxis am Romanplatz
- Allgemeinmedizin / Arbeitsmedizin / Haut- und Geschlechtskrankheiten / Neurologie
Varizellen und Herpes zoster: Aktuelle STIKO-Impfempfehlungen auf einen Blick
Varizellen und Herpes zoster: Aktuelle STIKO-Impfempfehlungen auf einen Blick
Varizellen und Herpes zoster sind zwei klinische Manifestationen derselben Infektion mit dem Varizella-zoster-Virus, wobei die Primärinfektion als Windpocken und die Reaktivierung als Gürtelrose auftritt. Diese CME gibt einen strukturierten Überblick über Epidemiologie, Pathophysiologie und klinische Verläufe beider Erkrankungen und zeigt, warum Varizellen keineswegs immer harmlos sind und Herpes zoster mit zunehmendem Alter sowie bei Immunsuppression deutlich an Bedeutung gewinnt. Im Fokus stehen aktuelle Impfempfehlungen der STIKO, Impfstrategien und deren Effekt auf Krankheitslast und Komplikationen sowie praxisrelevante Aspekte für die altersabhängige Standardimpfung und insbesondere auch für die Indikationsimpfung bei Risikopatienten.
Es wird vermittelt, wie Varizellen und Herpes zoster differenziert diagnostisch eingeordnet und typischen Komplikationen – von Pneumonie bis Post-Zoster-Neuralgie – frühzeitig entgegengewirkt werden kann. Die CME zeigt zudem, wie die aktuelle, bei der Indikationsstellung deutlich freiere STIKO-Impfempfehlung für Herpes zoster umgesetzt, Risikogruppen identifiziert und präventive Strategien effektiv in den klinischen Alltag integriert werden können.





Funktionsoberärztin
Fachärztin für Neurologie und Intensivmedizin
Medizinische Fakultät Münster
- Neurologie / Innere Medizin / Allgemeinmedizin
Multiple Sklerose: Beispielhafte MS-Biomarker: OCT und HLA-A*03:01
Multiple Sklerose: Beispielhafte MS-Biomarker: OCT und HLA-A*03:01
Diese eCME-Fortbildung vermittelt einen aktuellen und praxisnahen Überblick über die wachsende Bedeutung moderner Biomarker in der Multiplen Sklerose. Im Fokus stehen innovative diagnostische und prognostische Ansätze, insbesondere die optische Kohärenztomographie als nicht-invasive Methode zur Beurteilung neurodegenerativer Veränderungen sowie genetische Marker zur besseren Einschätzung des Therapieansprechens. Die Inhalte zeigen auf, wie Biomarker zunehmend dazu beitragen, Krankheitsverläufe präziser zu erfassen und Therapieentscheidungen individueller und zielgerichteter zu gestalten.





Arzt für Neurologie und Psychiatrie, Psychotherapie, Schlafmedizin
Münchner Psychiatrieservice Professor Hajak bei ProSomno Klinik, München
Universität Regensburg
- Psychiatrie und Psychotherapie / Psychosomatische Medizin und Psychotherapie / Neurologie / Allgemeinmedizin
Aufmerksamkeits-Defizit-Hyperaktivitäts-Störung (ADHS) und gestörter Schlaf
Aufmerksamkeits-Defizit-Hyperaktivitäts-Störung (ADHS) und gestörter Schlaf
Die Aufmerksamkeits-Defizit-Hyperaktivitäts-Störung (ADHS) ist eine psychische Erkrankung, die durch Impulsivität, Hyperaktivität und ein Aufmerksamkeitsdefizit charakterisiert ist. Darüber hinaus kann ADHS über die gesamte Lebensspanne hinweg mit klinisch relevanten Schlafstörungen assoziiert sein. Im Rahmen dieser Fortbildung erfahren Sie das Wichtigste zu ADHS und gestörtem Schlaf. Sie erhalten wertvolle Informationen zur Epidemiologie, zu den gesundheitlichen und sozialen Folgen gestörten Schlafs bei Patienten mit ADHS sowie zur Pathophysiologie der hyperaktiven Schlafstörung. Ein weiterer Fokus liegt auf diagnostischen Strategien zur Erfassung gestörten Schlafs bei ADHS-Patienten sowie auf den möglichen Therapieoptionen. Diese umfassen schlafhygienische Maßnahmen, verhaltensmedizinische Interventionen, chronobiologische Strategien sowie eine individuell abgestimmte Pharmakotherapie. Ein praxisnahes Fallbeispiel rundet diese Fortbildung ab. Vertiefen Sie Ihr Wissen über die oft unterschätzte Rolle von Schlafstörungen bei Patienten mit ADHS und nutzen Sie diese Fortbildung, um diagnostische und therapeutische Strategien in Ihrer klinischen Praxis gezielt einzusetzen.




MaHM
Facharzt für Allgemeinmedizin, Reisemedizin, Tropenmedizin, Ernährungsmedizin
Dr. Frühwein & Partner
München
- Allgemeinmedizin / Arbeitsmedizin / Haut- und Geschlechtskrankheiten / Innere Medizin / Neurologie
Herpes zoster bekämpfen: Das Wichtigste über Virus, Krankheitsbild und Impfung
Herpes zoster bekämpfen: Das Wichtigste über Virus, Krankheitsbild und Impfung
Herpes zoster, im Deutschen auch als Gürtelrose bezeichnet, ist eine Erkrankung, die durch eine Infektion mit dem Varizella-zoster-Virus verursacht wird. Nach Erstinfektion in der Kindheit löst das Virus die Varizellen (Windpocken) aus und kann dann in den Nervenbahnen verbleiben und als Sekundärmanifestation im höheren Lebensalter einen Herpes zoster auslösen. In Deutschland erkrankt etwa jede dritte Person an Herpes zoster. Die Zahl der Fälle steigt mit dem Lebensalter stark an, ebenso wie das Risiko von schwerwiegenden Komplikationen.
Diese Fortbildung gibt Ihnen einen Überblick über die wichtigsten Fakten zum Varizella-zoster-Virus sowie die Reaktivierung der Varizella-zoster-Viren zu Herpes zoster. Neben dem Krankheitsbild wird auf die Impfempfehlung sowie auf die Wirksamkeitsdaten der verfügbaren Impfstoffe eingegangen.





Oberarzt (Sektion Neuropädiatrie und Stoffwechselmedizin)
Ärztliche Leitung (paedKliPS (Pädiatrisches Klinisch-Pharmakologisches Studienzentrum))
Projektleitung (INTEGRATE-ATMP)
Universitätsklinikum Heidelberg
- Kinder- und Jugendmedizin / Neurologie / Kardiologie / Chirurgie - Orthopädie und Unfallchirurgie
Duchenne Muskeldystrophie
Duchenne Muskeldystrophie
Diese eCME führt strukturiert in die Duchenne-Muskeldystrophie (DMD) ein und beleuchtet die Pathophysiologie weit über den klassischen Membrandefekt hinaus. Anhand aktueller wissenschaftlicher Daten werden zentrale Mechanismen wie gestörte Calciumhomöostase, mitochondriale Dysfunktion, Veränderungen der NO-Signalwege, epigenetische Regulation durch HDAC-Aktivität sowie die Rolle von Satellitenzellen, FAP-Zellen und Immunzellen verständlich dargestellt. Ergänzend bietet das Modul einen Überblick über etablierte und neue Therapieansätze, inklusive genetischer und epigenetischer Strategien, sowie über den Einfluss dieser Behandlungen auf Funktion, Progression und Lebensqualität von DMD-Patienten.





Ärztl. Leiter Sektion Phakomatosen, Leiter Neurofibromatose Ambulanz und Tagesklinik, Facharzt für Neurologie, Universitätsklinikum Hamburg-Eppendorf
- Neurologie / Allgemeinmedizin / Haut- und Geschlechtskrankheiten / Hämatologie und Onkologie
NF1 im Erwachsenenalter - Viele Anzeichen und dennoch unerkannt?
NF1 im Erwachsenenalter - Viele Anzeichen und dennoch unerkannt?
Die Neurofibromatose Typ-1 (NF1) ist eine Erkrankung mit vielen Gesichtern. Einige klinische Manifestationen sind bereits früh im Kindesalter vorhanden. Andere äußern sich erst im Erwachsenenalter. Obwohl es typische Anzeichen für die NF1 gibt, bleibt ein großer Teil der erwachsenen Patient:innen bis heute undiagnostiziert. Eine rechtzeitige Diagnose ist jedoch aufgrund der Begleiterkrankungen und dem erhöhten Malignisierungsrisiko wichtig, da die Lebenserwartung bei NF1 um ca. 15 Jahre verkürzt ist.
Fokus dieser CME sind die im Erwachsenenalter typischen Symptome und häufigsten Begleiterkrankungen, die bei NF1 in Erscheinung treten. PD Dr. med. Said Farschtschi erklärt, weshalb es so wichtig ist, diese Merkmale zu erkennen, um eine leitliniengerechte Versorgung und Behandlung dieser Patient:innen zu gewährleisten.





Fachärztin für Innere Medizin, Pneumologie
- Allgemeinmedizin / Arbeitsmedizin / Neurologie
Impfen bei Multipler Sklerose: Mythen, Infekte und Wirksamkeit unter Immuntherapie
Impfen bei Multipler Sklerose: Mythen, Infekte und Wirksamkeit unter Immuntherapie
Multiple Sklerose (MS, auch bekannt als Encephalomyelitis disseminata) ist die häufigste Autoimmunerkrankung des Nervensystems mit in Deutschland über 280.000 Betroffenen und über 15.000 neuen Fällen pro Jahr.
Eine besondere Bedeutung bei der Behandlung von MS-Patienten kommt dem Impfschutz zu, da Infekte oft mit einer Krankheitsprogression assoziiert sind. Im Hinblick auf den wahrscheinlichen Einsatz stark immunsuppressiver Therapien und damit verbundenem schlechteren Ansprechen auf Impfungen sowie erhöhten Infektanfälligkeit sollte der Impfschutz so schnell wie möglich überprüft und vervollständigt werden. Dies kann eine Herausforderung darstellen und sollte sorgfältig mit der Therapie abgestimmt werden.
Diese Fortbildung möchte Ihnen - nach Einführung in das Krankheitsbild und die Diagnose - einen Überblick über die bei MS-Patienten indizierten Impfungen unter Berücksichtigung der verschiedenen Therapieoptionen geben.





Facharzt für Neurologie, Nervenheilkunde, Psychiatrie und Psychotherapie, Chefarzt und Ärztlicher Direktor, Alexianer Köln GmbH, Uniklinik Köln
- Allgemeinmedizin / Psychiatrie und Psychotherapie / Neurologie / Naturheilverfahren
Individuelle Therapieoptionen für psychisch belastete und ältere Tinnitus-Patienten
Individuelle Therapieoptionen für psychisch belastete und ältere Tinnitus-Patienten
In dieser eCME vermittelt Ihnen Herr Prof. Dr. med. Jens Kuhn, Chefarzt und ärztlicher Direktor Alexianer Fachkrankenhaus für Psychiatrie, Psychotherapie und Neurologie, praxisnah, warum psychische Belastungen und das höhere Lebensalter bei Tinnitus-Patient:innen eine ganz besondere Rolle spielen. Neben Einblicken in die vielschichtige Entstehung von Tinnitus wird deutlich, wie eng Tinnitus mit psychischen Komorbiditäten wie Angst, Stress und Depression sowie mit altersbedingtem kognitivem Abbau verbunden ist.
Gerade chronischer Tinnitus wirkt als starker individueller Stressor; die wechselseitige Verstärkung von Ohrgeräusch und psychischer Belastung kann einen regelrechten Teufelskreis erzeugen und den Alltag der Betroffenen nachhaltig beeinträchtigen. Herr Prof. Kuhn stellt Ihnen innovative Präventions- und Therapiemöglichkeiten vor – von leitliniengerechtem Counseling sowie kognitiver Verhaltenstherapie über digitale Gesundheitsanwendungen (DiGA) bis hin zur Pharmakotherapie und dem gezielten Einsatz phytotherapeutischer Optionen.
Profitieren Sie von dieser aktuellen Fortbildung, die Ihnen konkrete und individuelle Behandlungsmöglichkeiten für psychisch belastete sowie ältere Tinnitus-Patient:innen aufzeigt.




Ärztl. Leiter Sektion Phakomatosen, Leiter Neurofibromatose Ambulanz und Tagesklinik, Facharzt für Neurologie, Universitätsklinikum Hamburg-Eppendorf
- Neurologie / Kinder- und Jugendmedizin / Allgemeinmedizin / Neurochirurgie / Hämatologie und Onkologie
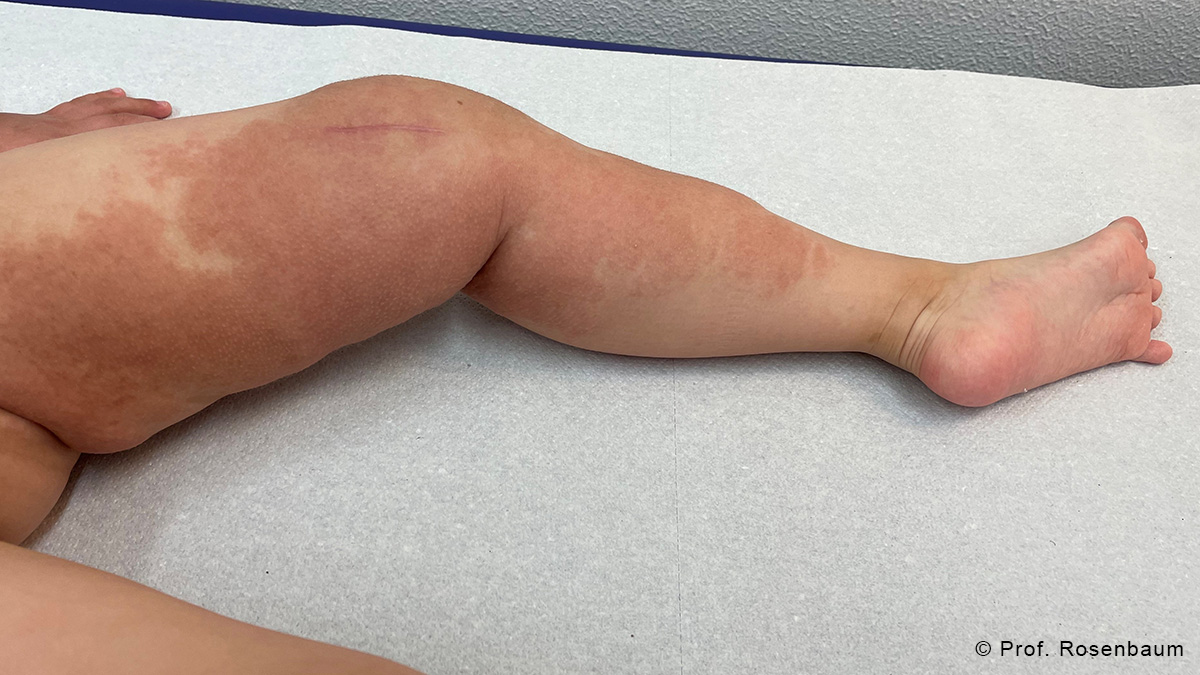
Therapiemanagement plexiformer Neurofibrome bei NF1
Therapiemanagement plexiformer Neurofibrome bei NF1
Neurofibromatose Typ 1 (NF1) ist eine autosomal-dominante neurokutane Erkrankung, die sich bereits im Kindesalter mit unterschiedlichen Symptomen präsentieren und zu einer Vielzahl von Komplikationen führen kann.
In dieser Fortbildung erhalten Sie fundiertes Wissen zum Erkennen charakteristischer Befunde der NF1 sowie einen Überblick über aktuelle Vorsorgeempfehlungen und Therapieoptionen. Sie erfahren, welche Maßnahmen in der Betreuung von NF1-Patienten besonders relevant sind und lernen, kutane Neurofibrome (cNF) von plexiformen Neurofibromen (PNF) zu unterscheiden. Anhand von Patientenfällen wird praxisnah dargestellt, welche Therapieoptionen für PNF derzeit zur Verfügung stehen und nach welchen Kriterien eine Therapieentscheidung getroffen werden kann.




Leitender Oberarzt und Facharzt für Radiologie, Klinik und Poliklinik für Diagnostische und Interventionelle Radiologie und Nuklearmedizin, Universitätsklinikum Hamburg-Eppendorf
- Neurologie / Kinder- und Jugendmedizin / Radiologie / Nuklearmedizin / Hämatologie und Onkologie
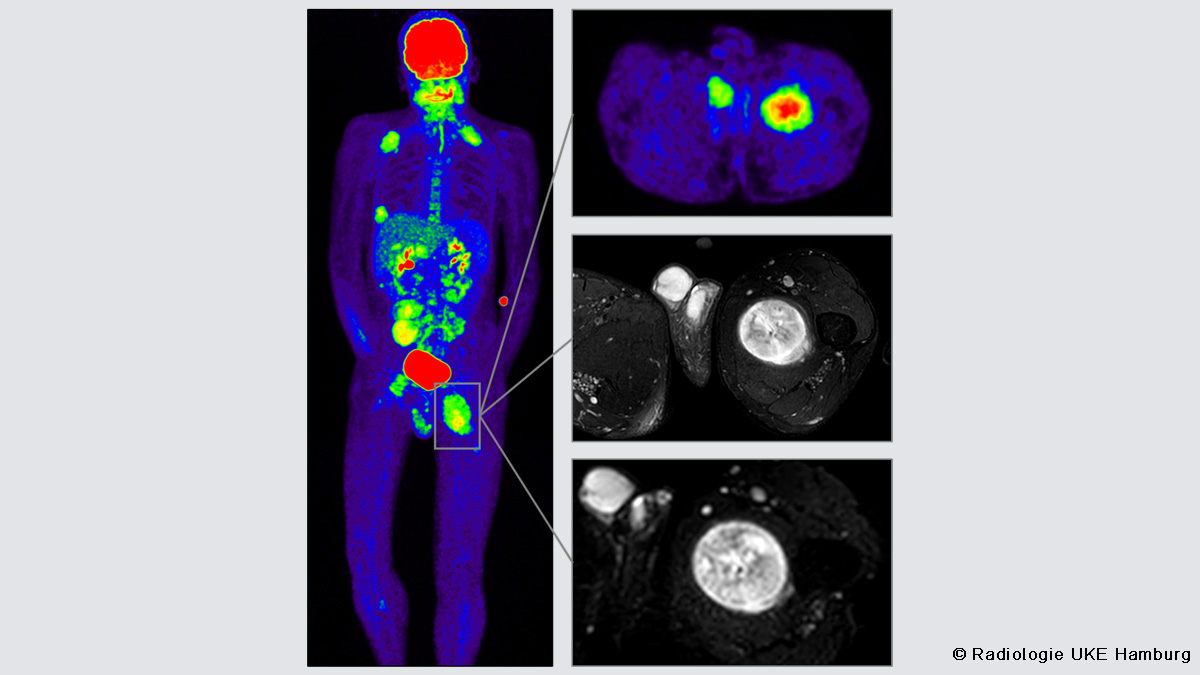
Bildgebung der Neurofibromatose Typ-1 (NF1)
Bildgebung der Neurofibromatose Typ-1 (NF1)
Die Neurofibromatose Typ 1 (NF1) ist eine seltene genetische, klinisch heterogene Erkrankung. Ausprägung der Symptome und Schweregrad des Verlaufs können individuell sehr unterschiedlich ausfallen.
Fokus dieser Online-Fortbildung ist die Bildgebung der NF1. Die verschiedenen intra- und extrakraniellen Manifestationen der NF1 werden anhand von Fallbeispielen vorgestellt. Bildgebende Befunde bei Patient:innen mit NF1 verdeutlichen die Bedeutung von Magnetresonanztomographie (MRT) und Positronenemissionstomographie-Computertomographie (PET-CT) als diagnostische Werkzeuge. Vor- und Nachteile der bildgebenden Verfahren werden beschrieben und Empfehlungen zur NF1 assoziierten Bildgebung vorgetragen. Die Fortbildung endet mit einem Ausblick und einer Zusammenfassung der wichtigsten Erkenntnisse.





Ärztlicher Direktor und Chefarzt im Fachbereich Pneumologie der Lungenfachklinik VAMED (Hagen-Ambrock)
Facharzt für Innere Medizin, Pneumologie, Allergologie, Schlafmedizin
- Pneumologie / Neurologie / Psychiatrie und Psychotherapie / Hals-Nasen-Ohrenheilkunde / Allgemeinmedizin
Schlafapnoe-Endotypen und ihre Bedeutung für die klinische Praxis
Schlafapnoe-Endotypen und ihre Bedeutung für die klinische Praxis
Obstruktive Schlafapnoe (OSA) ist eine komplexe, multifaktorielle Erkrankung, deren pathophysiologische Ursachen sich individuell stark unterscheiden. Die Fortbildung beleuchtet die klinische Relevanz von OSA-Endotypen und zeigt, wie deren differenzierte Erfassung neue Wege für eine personalisierte Diagnostik und Therapie eröffnet. Teilnehmende lernen, wie sich anatomische und nicht-anatomische Merkmale zuverlässig und praxisnah bestimmen lassen, wie diese die Therapieentscheidung beeinflussen und welche Rolle Endotypen bei der Vorhersage des Therapieerfolgs spielen. Zudem wird vermittelt, wie sich Endotypen gezielt modifizieren lassen und welche Auswirkungen dies auf patientenzentrierte Outcomes hat.





Fachärztin für Neurologie
Klinik für Neurologie, St. Josef-Hospital,
Universitätsklinikum der Ruhr-Universität Bochum
Neurologische Gemeinschaftspraxis, Castrop-Rauxel
- Neurologie / Frauenheilkunde und Geburtshilfe
NMOSD und Kinderwunsch
NMOSD und Kinderwunsch
Diese Online-Fortbildung mit Prof. Dr. Kerstin Hellwig bietet Ihnen umfassende Einblicke in die Betreuung von Patientinnen mit Neuromyelitis-optica-Spektrum-Erkrankungen (NMOSD) bei Kinderwunsch, Schwangerschaft, Geburt und Stillzeit. Erfahren Sie, wie Sie Ihre Patientinnen optimal beraten und behandeln können, um sowohl die Gesundheit der Mutter als auch die des Kindes zu gewährleisten. Prof. Hellwig, eine renommierte Expertin auf diesem Gebiet, teilt ihre langjährige Erfahrung aus dem deutschsprachigen Multiple Sklerose und Kinderwunsch Register (DMSKW). Die Fortbildung vermittelt praxisnahe Strategien zur Anpassung der Therapie, zum Management von Schüben und zur Minimierung von Risiken während dieser besonderen Lebensphasen. Lernen Sie, wie Sie Ihre Patientinnen sicher durch Schwangerschaft und Stillzeit begleiten und dabei die NMOSD effektiv kontrollieren können. Diese eCME ist besonders zu empfehlen für Neurologen und Gynäkologen, die NMOSD-Patientinnen mit Kinderwunsch betreuen.



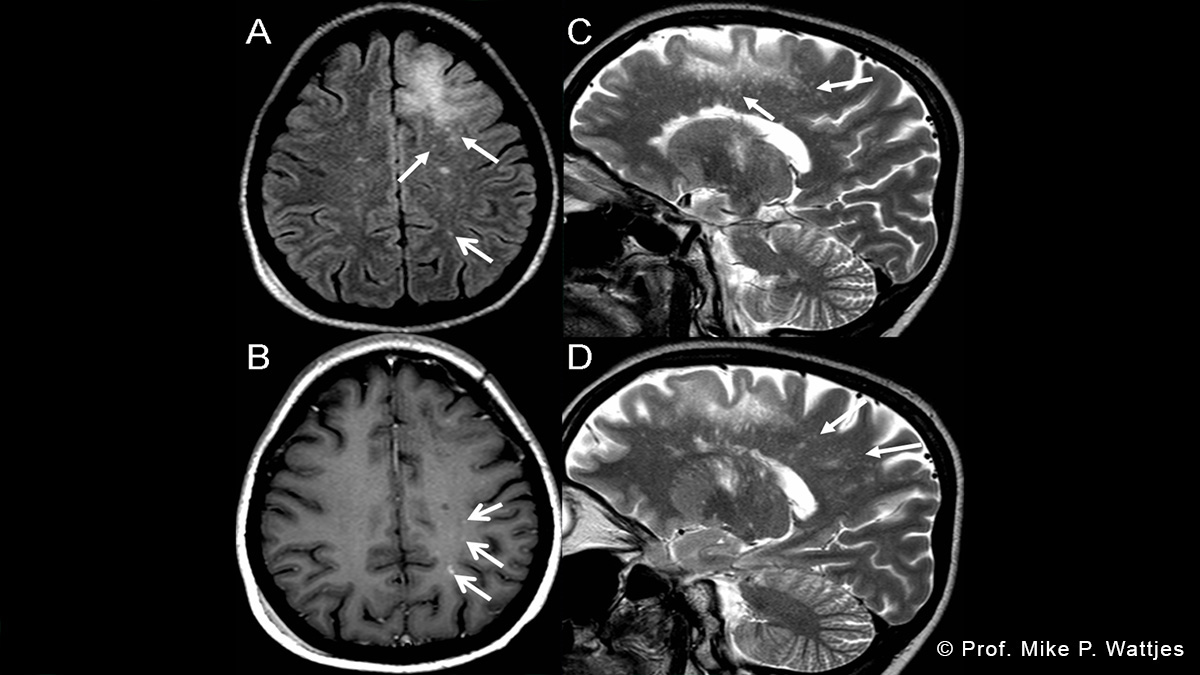

Direktor des Instituts für Neuroradiologie
Charité – Universitätsmedizin Berlin
- Neurologie / Radiologie / Innere Medizin
Progressive multifokale Leukenzephalopathie (PML) – Fokus MRT-basierte Pharmakovigilanz in der MS-Therapie
Progressive multifokale Leukenzephalopathie (PML) – Fokus MRT-basierte Pharmakovigilanz in der MS-Therapie
Die progressive multifokale Leukenzephalopathie (PML) ist eine seltene, aber schwerwiegende ZNS-Infektion, die vor allem bei immunkompromittierten Patienten auftreten kann. In seinem Vortrag setzt Herr Prof. Wattjes seinen Fokus auf Patienten unter immunmodulierender Antikörpertherapie bei Multipler Sklerose (MS). Lassen Sie sich durch die Histopathologie, typische MRT-Befunde und deren klinische Korrelation führen und erfahren Sie, wie sich PML von MS-Läsionen und anderen Komorbiditäten abgrenzen lässt. Ein besonderer Schwerpunkt legt Herr Prof. Wattjes auf die MRT-basierte Pharmakovigilanz und die Frage, wie durch engmaschiges Screening PML-Läsionen frühzeitig erkannt werden können., Darüber hinaus werden relevante infektiöse wie nicht-infektiöse Komorbiditäten praxisnah dargestellt, und klare Handlungsempfehlungen bei Verdacht auf PML gegeben. Herr Prof. Wattjes erläutert nicht nur fundiertes Hintergrundwissen, sondern vermittelt anschaulich konkrete Strategien für die tägliche Praxis.





MHBA; Leitende Oberärztin, Fachärztin f. Neurologie,
Neurologie, Evangelisches Waldkrankenhaus Spandau, Berlin
- Neurologie / Augenheilkunde / Intensivmedizin
Visusstörungen in der Neurologie - Differentialdiagnosen zur Optikusneuritis
Visusstörungen in der Neurologie - Differentialdiagnosen zur Optikusneuritis
Die Entzündung des Sehnervs, auch bekannt als Optikusneuritis oder Neuritis nervi optici, ist eine häufige neuroophthalmologische Erkrankung, die besonders mit Autoimmunerkrankungen wie Multipler Sklerose oder NMOSD aber auch infektiösen, metabolischen oder internistischen Grunderkrankungen einhergehen kann. Eine umfassende Diagnostik und Abgrenzung zu anderen Sehnervenerkrankungen kann für eine eindeutige Diagnose sowie für die Behandlung der Patienten von großer Bedeutung sein.
In dieser Fortbildung stellt Ihnen Frau Dr. Pagenkopf zu Beginn Epidemiologie, Ursachen sowie klinische und ophthalmologische Merkmale der Optikusneuritis vor. Anhand von Patientenfällen mit Visusminderung oder Visusverlust werden im Folgenden anschaulich und praxisnah wichtige Differentialdiagnosen der Optikusneuritis und die damit verbundenen diagnostischen Maßnahmen vorgestellt. Radiologische und ophthalmologische Befunde verdeutlichen die Besonderheiten der verschiedenen neuroophthalmologischen Störungen.





Facharzt für Hämatologie und Onkologie,
Senior Clinician Scientist, Interdisziplinäres Studienzentrum mit Early Clinical Trial Unit (ECTU),
Comprehensive Cancer Center Mainfranken (CCCMF), Uniklinikum Würzburg
- Hämatologie und Onkologie / Innere Medizin / Neurologie / Intensivmedizin
Bispezifische T-Zell-Engager in der Hämatologie/Onkologie: Praktisches Management von CRS und ICANS
Bispezifische T-Zell-Engager in der Hämatologie/Onkologie: Praktisches Management von CRS und ICANS
Das Zytokin-Freisetzungssyndrom (CRS) und das Immuneffektorzell-assoziierte Neurotoxizitätssyndrom (ICANS) sind mögliche Nebenwirkungen bei der Therapie mit bispezifischen T-Zell-Engagern, die in der hämatologischen und onkologischen Praxis zunehmend an Bedeutung gewinnen. Diese gut beschriebenen Nebenwirkungen manifestieren sich meist innerhalb von wenigen Tagen nach der Antikörpergabe und können mittels symptomatischer Therapie wie z. B. Flüssigkeitszufuhr und Sauerstoffgabe sowie Steroiden und auch Antikörpern gut behandelt werden. Im Rahmen dieser Fortbildung erhalten Sie von Herrn Dr. Hummel eine praxisnahe und fundierte Einführung in die Pathomechanismen, die klinischen Verläufe, das Grading, die Differenzialdiagnosen und die aktuellen Empfehlungen zum Management von CRS und ICANS. Ein besonderer Fokus liegt auf der frühzeitigen Erkennung und dem interdisziplinären Vorgehen. Nutzen Sie die Gelegenheit, Ihre Handlungskompetenz im Umgang mit CRS und ICANS gezielt zu stärken und die Patientenversorgung weiter zu optimieren.





MaHM
Facharzt für Allgemeinmedizin, Reisemedizin, Tropenmedizin, Ernährungsmedizin
Dr. Frühwein & Partner
München
- Allgemeinmedizin / Innere Medizin / Intensivmedizin / Neurologie
Chroniker unter 60 - die Relevanz der Influenzaimpfung
Chroniker unter 60 - die Relevanz der Influenzaimpfung
Diese zertifizierte Online-Fortbildung widmet sich der Influenzaimpfung bei chronisch kranken Patient:innen unter 60 Jahren – einer häufig unterschätzten, aber besonders gefährdeten Risikogruppe. Basierend auf aktuellen STIKO-Empfehlungen und epidemiologischen Daten wird die klinische Relevanz der Impfung hervorgehoben, einschließlich ihrer präventiven Wirkung auf schwere Verläufe und Komplikationen. Zudem werden praxisnahe Strategien zur Erhöhung der Impfquote vorgestellt, etwa durch digitales Impfmanagement, da die Durchimpfungsrate bei Chronikern unter 60 sehr niedrig ist.





Leiter der Neurologischen Poliklinik und des Deutschen Schwindel- und Gleichgewichtszentrums (DSGZ), LMU Klinikum, Campus Großhadern, München
- Allgemeinmedizin / Neurologie / Naturheilverfahren / Geriatrie / Hals-Nasen-Ohrenheilkunde
Schwindel im Alter - Praktische Tipps für Diagnose und evidenzbasierte Behandlung
Schwindel im Alter - Praktische Tipps für Diagnose und evidenzbasierte Behandlung
Viele Ihrer älteren Patienten sind von Schwindel geplagt. Die Schwindelsymptome sind hierbei sehr unterschiedlich. Eine gründliche Anamnese und körperliche Untersuchung bilden die Basis der Diagnostik von Schwindel im Alter, um die genaue Ursache zu ermitteln und andere ernsthafte Erkrankungen auszuschließen. Bildgebende Verfahren und neurologische Tests können ebenfalls hilfreich sein. Prof. Dr. med. Andreas Zwergal, Leiter der Neurologischen Poliklinik und des Deutschen Schwindel- und Gleichgewichtszentrums (DSGZ), LMU Klinikum, Campus Großhadern, München, wird Sie praxisnah anhand von Fallbeispielen durch die Diagnosestellung führen. Abhängig von der zugrunde liegenden Ursache des Schwindels wird er die Pharmakotherapie und die Wichtigkeit von Physiotherapie bei Schwindel in Kombination mit neuen, digitalen Helfern vorstellen. Starten Sie am besten gleich mit dieser interessanten und kurzweiligen Online-Fortbildung.