Aktuelle CME
Eine Auswahl an CME zu allgemeinärztlichen Themen, die auch zur regelmäßigen Wissensauffrischung geeignet sind, finden Sie hier.




Oberarzt und Leiter Stammzelltransplantationen
Klinik I für Innere Medizin,
Universitätsklinikum Köln
- Hämatologie und Onkologie / Innere Medizin / Kardiologie / Nephrologie / Allgemeinmedizin
Monoklonale Gammopathie unklarer (MGUS) und renaler Signifikanz (MGRS)
Monoklonale Gammopathie unklarer (MGUS) und renaler Signifikanz (MGRS)
Monoklonale Gammopathien stellen eine diagnostische Herausforderung dar, da sie häufig als Zufallsbefund entdeckt werden, aber potenziell schwerwiegende Organmanifestationen nach sich ziehen können. In dieser Fortbildung gibt Prof. Dr. Christof Scheid eine umfassende Einführung in die monoklonalen Gammopathien unklarer Signifikanz (MGUS), monoklonalen Gammopathien mit renaler Signifikanz (MGRS) und die klinisch relevante Progression zum symptomatischen Myelom. Ein besonderer Fokus liegt auf renalen und systemischen Komplikationen sowie den aktuellen Erkenntnissen zur Früherkennung und Therapie. Lassen Sie sich von Prof. Scheid überzeugen, dass das Paraprotein und die darauf bezogenen Erkrankungen nicht nur klinisch hochrelevant, sondern auch für die Patienten von entscheidender Bedeutung sind.





Apl.-Professur Charité – Universitätsmedizin Berlin
Internist und Nephrologe, Hypertensiologe DHL®, Lipidologe DGFF®
Chefarzt Klinik für Innere Medizin
Akademisches Lehrkrankenhaus der „HMU Health and Medical University“, Potsdam
- Nephrologie / Kardiologie / Innere Medizin
Wenn Hypertonie zur Nierensache wird - Diagnostik und Therapie im Praxisalltag
Wenn Hypertonie zur Nierensache wird - Diagnostik und Therapie im Praxisalltag
Die arterielle Hypertonie ist nicht nur eine kardiovaskuläre Erkrankung, sondern stellt insbesondere im Kontext der chronischen Nierenkrankheit eine besondere diagnostische und therapeutische Herausforderung dar. In dieser Fortbildung geben Herr Prof. Tölle und Herr PD Dr. Zickler praxisnahe Einblicke in die strukturierte Diagnostik, Differenzialdiagnosen und zeitgemäße Therapieansätze bei Hypertonie mit Fokus auf Patienten mit chronischer Nierenkrankheit. Der Vortrag verknüpft pathophysiologische Grundlagen mit Leitlinienwissen und klinischer Erfahrung und zeigt auf, wie sich diese im nephrologischen Praxis- und Klinikalltag sicher anwenden lassen. Ein anschließender Expertenaustausch greift zentrale Fragestellungen auf und rundet die Fortbildung mit einer praxisnahen Einordnung aktueller Aspekte ab.




FEBU, MHBA, Oberarzt, Leitung konservative Uro-Onkologie, Klinik für Urologie und Kinderurologie, Universitätsklinikum Ulm
- Nephrologie / Innere Medizin / Hämatologie und Onkologie / Urologie
Therapielandschaft beim Nierenzellkarzinom: Von der Adjuvanz bis zum palliativen Setting
Therapielandschaft beim Nierenzellkarzinom: Von der Adjuvanz bis zum palliativen Setting
Das Nierenzellkarzinom (RCC) ist eine biologisch heterogene Tumorerkrankung, deren Verlauf wesentlich von Subtyp, Risikoprofil und Metastasierung abhängt. Diese Fortbildung gibt einen umfassenden Überblick über die moderne Therapielandschaft – von der Adjuvanz bis zur palliativen Situation – und zeigt, wie zielgerichtete und immunonkologische Strategien die Prognose vieler Patienten verbessert haben. Im Fokus stehen die differenzierte Auswahl der Erst- und Zweitlinientherapie anhand etablierter Risikoscores, die zunehmende Bedeutung von Kombinationstherapien sowie das Management immunvermittelter Nebenwirkungen. Im palliativen Setting werden neue Optionen wie die HIF-2α-gerichtete Therapie vorgestellt, die besonders in späteren Linien an Bedeutung gewinnt. Zudem werden die Rolle zytoreduktiver und metastasengerichteter Verfahren sowie Biomarker zur frühzeitigen Abschätzung des Therapieansprechens erläutert. Sie erhalten einen praxisorientierten Leitfaden, der hilft, komplexe Therapiesequenzen individuell und leitliniengerecht zu gestalten.




Facharzt für Innere Medizin und Nephrologie / Hypertensiologie DHL®
Nierenzentrum Wiesbaden
- Allgemeinmedizin / Innere Medizin / Nephrologie / Kardiologie
Sicherer Umgang mit Hypertonie in der Hausarztpraxis - Was empfehlen die Leitlinien?
Sicherer Umgang mit Hypertonie in der Hausarztpraxis - Was empfehlen die Leitlinien?
Bluthochdruck ist nach wie vor die führende Todesursache weltweit – und häufig unzureichend kontrolliert. In dieser Fortbildung erfahren Sie, wie sich die Empfehlungen der aktuellen Hypertonie-Leitlinien sinnvoll und praxisnah in den Alltag der Hausarztpraxis übertragen lassen.
Herr Prof. Vonend gibt Orientierung zu Zielwerten sowie zu medikamentösen und nicht-medikamentösen Maßnahmen und teilt seine Erfahrungen aus der klinischen Praxis. Er zeigt, worauf es in der praktischen Umsetzung wirklich ankommt – von der Diagnostik bis zum langfristigen Management –, um die Behandlung von Patientinnen und Patienten mit Hypertonie sicher, nachvollziehbar und wirksam zu gestalten.




Internist, Nephrologe, Hypertensiologe DHL
Klinikdirektor Klinik für Nephrologie und Dialyseverfahren
Märkische Kliniken GmbH, Klinikum Lüdenscheid
Präsident der Deutschen Gesellschaft für Innere Medizin (DGIM)
- Allgemeinmedizin / Nephrologie / Innere Medizin
Update DEGAM Leitlinie 2024 - CKD in der Hausarztpraxis
Update DEGAM Leitlinie 2024 - CKD in der Hausarztpraxis
Chronische Nierenkrankheit (CKD) ist ein häufiges, oft unterdiagnostiziertes Krankheitsbild, das besonders, aber nicht nur bei Patienten mit Diabetes und Hypertonie auftritt. Erfahren Sie von Herrn Prof. Galle, warum CKD in Ihrem Praxisalltag eine immer größere Rolle spielen wird und wie Sie Ihre Patienten bedarfsgerecht behandeln können. Lernen Sie die praxisorientierten Handlungsempfehlungen der neuen DEGAM-Leitlinie für Hausärztinnen und Hausärzte kennen, um betroffene Patienten frühzeitig zu identifizieren und eine gezielte Behandlung zu ermöglichen. Neben der neuen DEGAM-Leitlinie greift Herr Prof. Galle auch die international gültige KDIGO-Leitlinie auf und arbeitet die wichtigsten Empfehlungen für den Praxisalltag heraus. Entdecken Sie, welche Bedeutung der Albuminurie Bestimmung im Zusammenhang mit der CKD zukommt und welche Medikamente Ihnen zur Verfügung stehen, um ein Fortschreiten der CKD bei Ihren Patienten möglichst hinauszuzögern. Die vorgestellten grafisch aufbereiteten Entscheidungshilfen runden diese CME ab. Diese Fortbildung hilft Ihnen, die Leitlinie effektiv in den Praxisalltag zu integrieren und so die Versorgung der Patienten nachhaltig zu verbessern.





Internistin, Nephrologin, Hypertensiologin DHL, Lipidologin DGFF, Transplantationsmedizin
Direktorin der Medizinische Klinik III - Nephrologie, Klinikum Fulda, Universitätsmedizin Marburg
- Nephrologie / Innere Medizin
Geschlechtsspezifische Medizin in der Nephrologie
Geschlechtsspezifische Medizin in der Nephrologie
Chronische Nierenerkrankungen, akutes Nierenversagen und systemische Erkrankungen, wie Glomerulonephritiden, manifestieren sich bei Männern und Frauen unterschiedlich. Erfahren Sie von Frau Prof. Haubitz, wie geschlechtsspezifische Unterschiede in biologischen und soziokulturellen Aspekten die Diagnose, Behandlung und Prognose von Nierenerkrankungen beeinflussen. Lernen Sie die genderspezifischen Risikofaktoren und klinischen Manifestationen bei Nierenerkrankungen, wie akutes Nierenversagen, Lupusnephritis oder chronischer Nierenerkrankung zu erkennen. Frau Prof. Haubitz bietet neben Einblicken in aktuelle Studienlücken sowie geschlechterspezifische Versorgungslücken auch praxisnahe Ansätze für eine personalisierte, nephrologische Betreuung an.




Facharzt für Innere Medizin und Angiologie,
Phlebologie, Diabetologie, Hämostaseologie
CCB Gefäß Centrum, Frankfurt
- Angiologie / Kardiologie / Innere Medizin / Nephrologie
Niere und niedermolekulare Heparine
Niere und niedermolekulare Heparine
Das Krankheitsbild der chronischen Nierenkrankheit birgt ein erhöhtes Risiko für thromboembolische Komplikationen. Diese Fortbildung vermittelt praxisorientiertes Wissen zur sicheren Anwendung von NMH bei Patienten mit eingeschränkter Nierenfunktion, einschließlich evidenzbasierter Leitlinien und individueller Anpassung zur Thromboseprophylaxe. Dabei steht die Risikoabschätzung für Blutungen und Thrombosen im Vordergrund sowie die Bedeutung der optimalen Dosierung und Monitoring-Strategien. Diese Inhalte fördern die sichere und effektive Behandlung von nierenkranken Patienten und laden zur Vertiefung ein, um das Wissen in der täglichen Praxis anzuwenden.




Facharzt für Innere Medizin Schwerpunkt Hämatologie und Onkologie, ehemaliger Direktor der Klinik für Stammzelltransplantation am Universitätsklinikum Hamburg Eppendorf, aktuell: Klinik für Hämatologie und Stammzelltransplantation, Universitätsklinik Essen
- Hämatologie und Onkologie / Innere Medizin / Nephrologie
Transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA)
Transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA)
Die transplantationsassoziierte thrombotische Mikroangiopathie (TA-TMA oder HSCT-TMA) kann als schwerwiegende Komplikation nach hämatopoetischer Stammzelltransplantation (HSCT) auftreten. Durch intravasale Thrombenbildung kommt es dabei zur mikroangiopathischen hämolytischen Anämie mit Ischämien der nachfolgenden Organe. Dies kann zur Dysfunktion der Organe und in Folge zu einem Multiorganversagen führen.
In dieser Fortbildung stellt Ihnen Herr Professor Kröger zu Beginn einen Fallbericht, die Pathophysiologie, verschiedene Kategorien von Risikofaktoren und die diagnostischen Kriterien der HSCT-TMA vor. Empfehlungen zur Vorgehensweise beim HSCT-TMA Screening, ein diagnostischer Workup sowie wichtige Parameter für die Risiko-Stratifizierung werden im Folgenden anschaulich dargestellt und erläutert. Der Vortrag endet mit einer Übersicht der aktuellen und zukünftigen Therapieoptionen.




Chefarzt der Abteilung für Allgemeine Inneren Medizin und Nephrologie
Robert Bosch Krankenhaus, Stuttgart
- Nephrologie / Innere Medizin / Chirurgie - Herzchirurgie / Kardiologie / Intensivmedizin
Schnittstelle Nephrologie und Herzchirurgie: Die akute Nierenschädigung (AKI) im Fokus
Schnittstelle Nephrologie und Herzchirurgie: Die akute Nierenschädigung (AKI) im Fokus
Bei dieser interdisziplinären Fortbildung beleuchten Herr Prof. Dr. Jörg Latus und Frau PD Dr. Nora Göbel die akute Nierenschädigung (akute Nierenfunktionseinschränkung, AKI), die mit längerer Hospitalisierung und erhöhter Mortalität einhergeht, aus den Blickwinkeln der Nephrologie und der Herzchirurgie.
Die akute Nierenschädigung tritt häufiger auf als man denkt! Doch wie hoch ist ihre Inzidenz wirklich? Wie wird die AKI kodiert, wie beeinflusst sie das Patienten-Outcome und welche ökonomischen Folgen können entstehen? Das besondere Augenmerk ist dabei auf die akute Nierenschädigung im Zusammenhang mit herzchirurgischen Eingriffen, auch bekannt als CSA-AKI, gerichtet. In dieser CME erfahren Sie, wie die Nierenfunktion in der Herzchirurgie beeinflusst werden kann. Zudem lernen Sie AKI-Risikofaktoren und deren Abschätzung mithilfe von Scores sowie Maßnahmen zur Prävention und Risikominimierung kennen. Die beiden Expert:innen vermitteln praxisnah, wie wichtig dabei die interdisziplinäre Zusammenarbeit an der Schnittstelle zwischen Nephrologie und Herzchirurgie ist.




Arzt/Clinician Scientist Klinik für Innere Medizin IV - Nieren- und Hochdruckkrankheiten, Campus Kiel
Universitätsklinikum Schleswig-Holstein
- Nephrologie / Chirurgie - Allgemeine Chirurgie
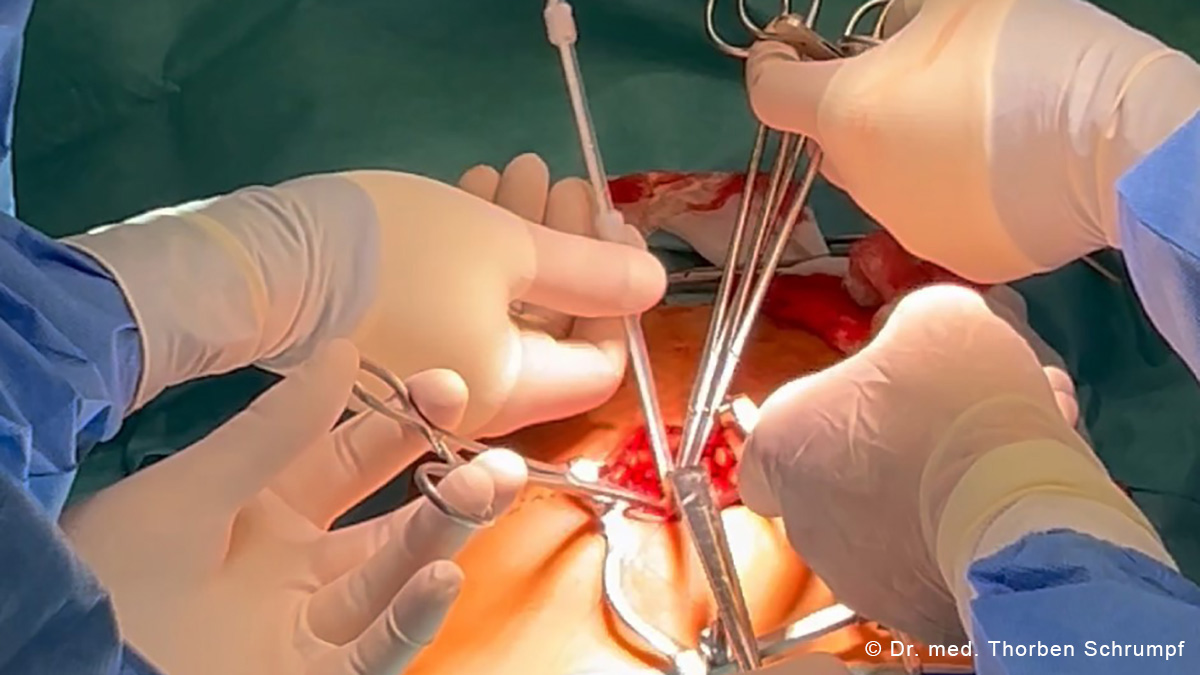
Anlage von Kathetern zur Peritonealdialyse
Anlage von Kathetern zur Peritonealdialyse
Die Peritonealdialyse (PD) stellt eine wertvolle Therapieoption für Patienten mit Nierenversagen dar und gewinnt angesichts des zunehmenden Mangels an personellen Ressourcen und der demographischen Entwicklung weiter an Bedeutung. Dennoch wird die PD derzeit verhältnismäßig wenig eingesetzt und nur wenige PD-Katheter in Deutschland implantiert. Erfahren Sie mehr zu den Gründen der Zurückhaltung und wie diese Hürden überwunden werden können.
In ihrem Vortrag vermitteln Ihnen Herr Dr. Kolbrink und Herr Dr. Schrumpf anschaulich das notwendige theoretische Wissen sowie die praktischen Fertigkeiten, um die PD-Katheteranlage erfolgreich vorzubereiten und durchzuführen. Dabei wird auf die Auswahl geeigneter Patienten ebenso wie die Bewältigung von möglichen Komplikationen eingegangen. Die Durchführung der minimalinvasiven Seldinger-Technik wird wie die chirurgischen Methoden, die Laparoskopie und die Mini-Laparotomie, detailliert anhand von Bild- und Videomaterial erläutert, einschließlich ihrer jeweiligen Indikationen, Vorteile und potenziellen Risiken.




Chefarzt der Abteilung für Allgemeine Inneren Medizin und Nephrologie
Robert Bosch Krankenhaus, Stuttgart
- Nephrologie / Allgemeinmedizin / Innere Medizin
Chronische Nierenkrankheit (CKD) - Erkennen und Behandeln im Praxisalltag
Chronische Nierenkrankheit (CKD) - Erkennen und Behandeln im Praxisalltag
Die chronische Nierenkrankheit (Chronic Kidney Disease, kurz CKD) ist eine progrediente Erkrankung, die von den Betroffenen, sowie in der ärztlichen Praxis, oft zu lange unerkannt bleibt und unbehandelt rasch fortschreiten kann. Diese CME möchte Sie sensibilisieren, damit die CKD frühzeitig erkannt und behandelt werden kann. Basierend auf dem Expertenwissen eines Nephrologen und der langjährigen Erfahrung aus der Hausarztpraxis präsentieren Herr Prof. Jörg Latus und Frau Andrea Köhnen praxisnah, wie Sie CKD erkennen und im Praxisalltag behandeln können. Erfahren Sie, auf welche Parameter Sie bei Ihren Patienten achten sollten und welche Tests daraus resultieren. Wie sieht nach Diagnose eine umfassende Behandlungstherapie aus und wann ist die Überweisung zum Nephrologen notwendig? Ziel einer jeglichen Therapie ist, die Progression der CKD zu hemmen.





Facharzt für Frauenheilkunde und Geburtshilfe
Direktor Klinik für Geburtsmedizin,
Universitätsklinikum Leipzig
- Frauenheilkunde und Geburtshilfe / Innere Medizin / Nephrologie
Postpartales atypisches hämolytisch-urämisches Syndrom (aHUS)
Postpartales atypisches hämolytisch-urämisches Syndrom (aHUS)
Das atypische hämolytisch-urämische Syndrom (aHUS) ist eine seltene, aber schwerwiegende Erkrankung, die durch eine übermäßige Aktivierung des Komplementsystems gekennzeichnet ist und zu thrombotischer Mikroangiopathie, hämolytischer Anämie, Thrombozytopenie und Nierenfunktionsstörungen führen kann. Die Differentialdiagnose von Thrombozytopenie und Nierenfunktionsstörung postpartal ist besonders herausfordernd, da sich die klinischen Symptome von aHUS und anderen Erkrankungen wie HELLP-Syndrom oder thrombotisch-thrombozytopenischer Purpura (TTP) überschneiden. Prof. Stepan beleuchtet in dieser Fortbildung die wesentlichen Unterschiede zwischen geburtsmedizinischen und nicht-geburtsmedizinischen Ursachen von Thrombozytopenie und Nierenfunktionsstörungen im postpartalen Zeitraum und zeigt, wie entscheidend eine schnelle Differenzierung ist, um eine adäquate und rechtzeitige Behandlung zu gewährleisten. Dies ist besonders wichtig, da aHUS lebensgefährlich sein kann und eine externe, oft zeitintensive Diagnostik erforderlich ist.





Direktor der Medizinischen Klinik 4 - Nephrologie
Universitätsklinikum Frankfurt
- Kardiologie / Nephrologie / Allgemeinmedizin / Innere Medizin
Verlust des Y-Chromosoms bei Männern - Neuer Risikofaktor bei Patienten mit CKD und KHK
Verlust des Y-Chromosoms bei Männern - Neuer Risikofaktor bei Patienten mit CKD und KHK
Der Verlust des Y-Chromosoms (LOY) ist ein altersabhängiges, somatisches Phänomen, das ab dem 60. Lebensjahr bei Männern vermehrt auftreten kann und zunehmend in den Fokus der Forschung rückt. Herr Prof. Speer zeigt in dieser Fortbildung anhand aktueller Daten, dass LOY mit erhöhter Mortalität, kardialer Fibrose, einer ungünstigeren Prognose bei chronischer Nierenerkrankung sowie schlechteren Verläufen der koronaren Herzkrankheit assoziiert ist. Ziel dieser Fortbildung ist es, Ihnen aktuelles Wissen zur klinischen Bedeutung von LOY zu vermitteln, die pathophysiologischen Zusammenhänge zu beleuchten und aufzuzeigen, wie LOY das Risikoprofil männlicher Patienten künftig beeinflussen könnte. Bleiben Sie bei der Risikostratifizierung auf dem neuesten Stand und erweitern Sie Ihr Wissen zu einem bisher wenig beachteten, aber neuen Risikofaktor für kardiovaskuläre Erkrankungen bei Männern.





Oberärztin, Rheumazentrum Ruhrgebiet, Herne
- Rheumatologie / Innere Medizin / Haut- und Geschlechtskrankheiten / Nephrologie
S3 Leitlinie zum Management des systemischen Lupus erythematodes
S3 Leitlinie zum Management des systemischen Lupus erythematodes
Der systemische Lupus erythematodes (SLE) ist eine komplexe Autoimmunerkrankung mit vielfältigen Organmanifestationen, hohem Morbiditätsrisiko und potenziell schwerwiegenden Langzeitfolgen. Diese CME stellt die wichtigsten Empfehlungen der neuen evidenz- und konsensbasierten S3-Leitlinie zum SLE vor und bietet Ärztinnen und Ärzten ein strukturiertes Update zu Diagnostik, Therapie und Management – einschließlich der Lupusnephritis, dem sekundären Antiphospholipidsyndrom sowie besonderen Aspekten bei Kinderwunsch und Schwangerschaft.
Teilnehmende lernen, wie sich Krankheitsaktivität und Organschäden zuverlässig erfassen lassen, welche Behandlungsziele in der Primär- und Langzeitversorgung sinnvoll sind, und wie die gemeinsame Entscheidungsfindung, die Therapietreue und Lebensqualität der Betroffenen verbessern kann. Die praxisnahen Inhalte stärken Ihre Handlungssicherheit im Management des SLE und unterstützen Sie dabei, individuelle Therapiekonzepte leitliniengerecht umzusetzen.




Oberärztin, Fachärztin für Innere Medizin, Nephrologie, Transplantationsmedizin, Diabetologie LÄK, Palliativmedizin, Hypertensiologie
Deutsche Klinik für Diagnostik, Nierenzentrum Wiesbaden
- Innere Medizin / Nephrologie / Kardiologie / Allgemeinmedizin
Hypertonie - von Diagnostik über Therapie zu nachhaltiger Adhärenz
Hypertonie - von Diagnostik über Therapie zu nachhaltiger Adhärenz
Hypertonie ist der führende Risikofaktor für kardiovaskuläre Erkrankungen und Todesfälle in Deutschland – zugleich bleibt ein erheblicher Anteil der Patienten unzureichend behandelt. Diese Fortbildung beleuchtet einen ganzheitlichen diagnostischen und therapeutischen Ansatz, der neben Zielblutdruckwerten auch die Risikoabschätzung, Lebensstilmodifikationen und insbesondere die Verbesserung der Adhärenz in den Mittelpunkt stellt. Sie lernen, wie sich durch eine exakte Diagnostik hypertensive Folgeschäden frühzeitig erkennen lassen, welche Rolle moderne Kombinationstherapien in der Praxis spielen, und wie die Selbstkompetenz der Patienten gefördert werden kann. Lösungsansätze zur Optimierung der Therapie und Adhärenz werden vorgestellt, um die Versorgung von Hypertoniepatienten wirksam und nachhaltig verbessern zu können.